
STEP1:運動器疾患対応のポイント
臨床では細かく評価しなくてはならないと、自分自身でリハビリのハードルを上げて苦しくなっていました。痛みに対してシンプルに考え評価・治療することを教えていただけました。さっそく明日から臨床に取り入れていきたいと思いました。とても有意義な動画でした。次回からも是非視聴させていただきたいと思います。ありがとうございました。
どうしても局所や細部を考えすぎて混乱してしまうことが多いので、今回の内容のポイントに立ち返れば、混乱を避けることができると感じました。
全体の流れや考え方が、とてもシンプルで分かりやすいです。
解説が凄く分かりやすく、運動器リハの介入に際しての全体的な考え方が分かりました。
明日から腰背部痛の訴えのある患者さんにも、この考え方を当てはめて考えてみます。
今後ともよろしくお願い致します!
難しく考えなければいけないとずっと固定観念がありましたが、今回の講座を受講して、リハビリ時の考え方を大まかに理解することができた。
まずはシンプルに、分かりやすく。実際に実践できるように頑張りたい。
痛みに対する臨床推論を行う上で、シンプルで良いと思いました。
外来患者を対象にリハを提供する時は、このパターンにはめ込んでもいけると思いました。
回復期病棟で働く理学療法士3年目です。
中枢疾患を中心にみているので、運動器リハのポイントがわかりやすくまとめられてて分かりやすかったです。
基本に戻って整理できました。今後の動画も楽しみにしております。
痛みの原因を細かく見すぎていたために解決できないことが多かったなと、この動画をみてわかりました。


運動器疾患に対するリハビリのポイントはシンプルです。
まずは、全ての患者さんに当てはまる「共通点」を見つけましょう。
そして、共通点の因果関係を整理するだけです。
評価と言うと「繊細さ・緻密さが大事」というイメージがあるかもしれません。
たしかに、大事な場合もあります。
しかし、臨床1~3年目で、さらには「不安や悩み」を抱えている人なら話が別です。
「繊細さ・緻密さ」は、まったく大事ではありません。
細かいことを気にし過ぎて、本質を外していたら本末転倒です。
細かさ自体を否定するつもりはありませんし、その重要性も否定しません。
しかし、今のあなたには、もっと最適な評価手段があります。
今のあなたに必要なことは、多くの患者さんに隠れている「共通点」を把握することです。
運動器疾患の患者さんには「共通点」があります。
そこを確実に押さえましょう。
それが最初に意識すべき目標です。
繊細で緻密な評価は、その目標を達成してから意識し始めてください。
臨床が不安定な人は、繊細さよりも先に、押さえなければならないことがあります。
高いレベルを目指す気持ちは大事です。
しかし、あなたが力をつけていくために効率的な順番もあります。
今回の STEP1では、シンプルだけど確実な評価の基本を解説します。
では、話を進めていきます。
そこで、いきなり質問です。
「なぜ、患者さんは痛いのでしょうか?」
ありきたりな質問かもしれませんが、
あなたの臨床をシンプルにするための入口です。
今のあなたなりに答えを考えてみて下さい。
「患者さんによって違うから一言では…」
「患部の場所によって違うから答えようがない…」
「腰痛なら○○の可能性が高いと思うし、膝の痛みなら△△の可能性が高いと思うし…」
仮にそのような答えだとしても、それが間違っているわけではありません。
けれども、その思考が「臨床が難しくなってしまう原因」です。
まずは、シンプルな臨床への入口をご紹介します。

「そんなの毎回考えてるけど?」って思ったかもしれませんね。
でも、考える方向が違っているんです。
「仙腸関節に異常があるからかな?」とか、
「椎間関節に問題があるからかな?」とか、
「運動連鎖的にここの機能低下が?」とか、
「筋膜の繋がり的に?」とか、そういうことじゃないんです。
このような考え方は、あなたの臨床を複雑にします。
リハビリのスタート地点から、「苦難の道」を選択しています。
細部に集中し過ぎずに、広い視野で考えてみてください。
患者さんはなぜ「痛い…」と感じているんでしょうか?
きっと、学校で学んだはずです。

「痛い…」と感じている。
それを簡単に言ってしまえば、「痛覚」という感覚が発生しているということです。
痛覚を単純に分類すれば、上のいずれかに当てはまるはずです。
「痛み」について専門性を深めた話は、一旦無視して下さい。
「痛み」というテーマだけで、分厚い本ができあがることは知っています。
深く追求したマニアックな知識が必要なこともあります。
でも、そこに手を付けるのは、あなたの臨床が安定してからでも遅くありません。
痛みの分類として、学生時代に学んだことは単純です。
「侵害受容性疼痛」「神経障害性疼痛」「心因性疼痛(心理社会的疼痛)」の3種類です。
「心因性疼痛(心理社会的疼痛)」に関しては、この資料では「非器質的疼痛」として扱います。
ざっくりと、「侵害受容性疼痛」「神経障害性疼痛」「それ以外(非器質的疼痛)」
この3分類で理解して下さい。
それを踏まえて、あなたが最初に考えるべきことは、
「この3分類のうち、患者さんはどれに当てはまるのか?」です。
すると、運動器リハ外来では、その傾向に「偏り」があります。
患者さんのほとんどは、「侵害受容性疼痛」か「神経障害性疼痛」に分類できます。
「非器質的疼痛」が全く存在しない、ということではないです。
全体から見れば少数派ということです。
また、それぞれの疼痛が混在している症例もあると思います。
「侵害受容性疼痛75% & 非器質的疼痛25%」みたいな症例もあると思います。
それでも、「非器質的疼痛」の傾向が強いという患者さんは、全体数から見れば少数派です。
ペインクリニック併設の慢性疼痛専門外来みたいな特殊環境でなければ、
あなたの患者さんの多くは、「侵害受容性疼痛」「神経障害性疼痛」に分類できるはずです。
多くの患者さんが「侵害受容性疼痛」か「神経障害性疼痛」に分類できるのであれば、
この2種類の疼痛が発生する原因に、共通点がないかを考えてみましょう。
そこに共通点があるなら、「大多数の患者さんに共通する痛みの原因」となります。
侵害受容性疼痛と神経障害性疼痛に共通すること、それは次のスライドのとおりです。

侵害受容性疼痛と神経障害性疼痛の共通点。
それは、組織に「負荷」が加わったということです。
組織に「負荷」がかかって、その結果、組織が傷つけられてしまった。
これが共通点です。
この理屈が分からないとすれば、
侵害受容性疼痛と神経障害性疼痛の発生メカニズムを忘れている可能性が高いです。
「侵害受容性疼痛」は、侵害受容器が反応したときに発生します。
侵害受容器が反応するのは、組織が異常事態にさらされたときです。
組織の異常事態とは、そのほとんどが「組織が傷ついたとき」です。
そして、組織が傷つくのは、組織に「負荷」がかかった時です。
「神経障害性疼痛」は、末梢神経に異常が生じたときに発生します。
末梢神経の異常とは、「末梢神経が傷ついたとき」です。
そして、末梢神経が傷つくのは、末梢神経に「負荷」がかかったときです。
「え?そんなこと知ってるけど?」と拍子抜けするかもしれませんが、これが事実です。
侵害受容性疼痛も神経障害性疼痛も、
何らかの「負荷」が加わって、組織が壊されて、痛覚が発生します。
ではいったい、
どんな「負荷」が体を壊して、侵害受容器を刺激することになったのでしょうか?
どんな「負荷」が体を壊して、末梢神経を刺激することになったのでしょうか?
この「負荷」とは、具体的に何なのでしょうか?
「負荷」について、掘り進める必要がありそうです。
では、組織を傷つけた「負荷」について、話を進めていきます。

組織を損傷させた負荷。
それは「力」です。
あなたのスマホの液晶画面を破壊するのと同じです。
何かを破壊するためには「力」が必要です。
どんな物体でも、破壊するには「力」が必要です。
鉄でできた粗大ごみも、豆腐のように柔らかいものでも、力を加えずに壊すことは出来ません。
ものを破壊するには、物体外部からの「力」が必要です。
もしもこれを否定したいならば、30cm離れた所にある物を、一切触れずに壊してください。
恐らく99.999999・・・%の人には、不可能です。
物体を破壊するには、絶対に「力」が必要です。
この理屈は、人の体でも同じです。
整形外科疾患って、雑に言えば、「体が破壊された状態」です。
すなわち、整形外科疾患の発生には必ず「力」が存在しています。
数少ない例外もあります。
「力」が無くても、組織が壊れてしまう疾患は存在します。
自己免疫疾患などの場合です。
でも、もしそうなのであれば、リハ以前に医師が判断してくれています。
もしも医師が見落としてしまっている可能性があるならば、医師に相談して下さい。
そのような特殊ケースは、理学療法士の能力だけではどうしようもありません。
逆に、そんな特殊ケースで無いならば、
あなたの患者さんの痛みは、患部に「力」が加わった結果、発生しています。
「力」によって組織が破壊されて、侵害受容性疼痛や神経障害性疼痛が発生しています。
つまり、ざっくりと表現すると、以下のような感じです。
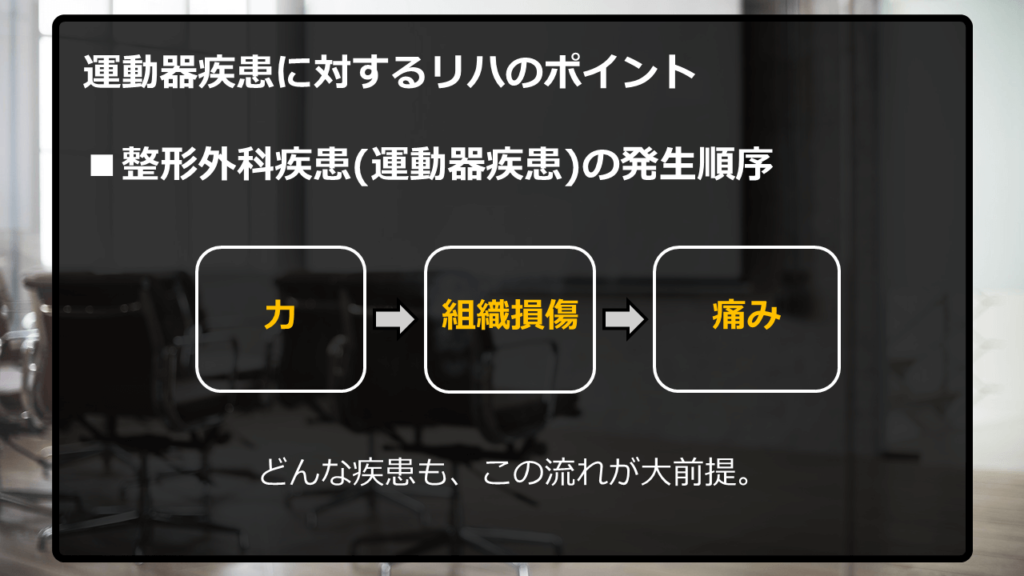
では、さらに話を進めていきましょう。
「力」の正体を明確にしていきます。

患者さんの組織を破壊する「力」の正体は、2種類だけです。
1つは「外力」、もう1つは「内力」です。
「外力」「内力」の詳細は、後ほど説明します。
ひとまず、現時点でまとめてしまえば、以下のように言えます。
組織を壊してしまう「外力」と「内力」を取り除けば、患者さんの痛みは改善できる。
運動器疾患に対するリハのほとんどは、この一文で説明することができます。
「外力」と「内力」によって、患部の組織は壊されます。
その結果、侵害受容器や末梢神経が刺激されて、痛覚が発生します。
もしも、「力」とは無関係に痛みが生じているのであれば、それはレアケースです。
先ほどの例に挙げた「自己免疫疾患」かもしれません。
または、「非器質的疼痛」に分類されます。
もしかしたら、「アロディニア」のような難しい症例かもしれません。
このような症例が、あなたの患者さんに全く存在しないわけではありません。
しかし、外来でいらっしゃる患者さんの全体数から見れば、圧倒的に少数派です。
ほとんどの患者さんは、「侵害受容性疼痛」や「神経障害性疼痛」の可能性が高いです。
そして、この2種類の疼痛発生には「組織を破壊する力」が必須です。
つまり、「外力・内力」が加わった結果、発生しています。
まずは「組織を破壊する力」=「外力・内力」と理解して下さい。
ここまでの解説を踏まえると、評価で「絶対に意識すべきこと」が決まります。
それは、【患者さんの体を壊している「力」=「外力・内力」は、一体何なのか?】です。
これが、どんな患者さんに対しても意識するべき「スタート地点」です。
問診や身体評価は、体を壊してしまうような「力」を発見する為に行ってください。
問診や身体評価は、体を壊してしまうような「外力・内力」を発見する為に行ってください。
そして、治療は、体を壊してしまうような「外力・内力」を取り除く為に行ってください。
とは言われても、あなたの今の心の中は、こんな感じかもしれませんね。
「力」を見つけ出す…
「外力」「内力」を見つけ出す…
・・・・・
まぁとりあえず、理屈はわかった…
けれども、実際に臨床でやるべきことは、何一つとしてピンとこない…
ここまでの説明では、そんな感じかもしれませんね。
大丈夫です。
これからちゃんと説明します。
まずは、次のスライドの文章だけ「丸暗記」して下さい。
この概念を覚えておくことが、とても重要です。

今のあなたに大切なこと。
それは「絶対に外してはならないポイント」を、確実にとらえることです。
その「絶対に外せない大切なポイント」が上のスライドの通りです。
どんな患者さんに対しても、必ず意識して対応して下さい。
では、ここからは「外力」と「内力」について説明します。
単語のイメージでは、物理っぽくて難しい印象かもしれません。
でも、難しい話は自分も嫌いです。
あくまでも、シンプルで簡単に考えていきましょう。
繰り返しますが、「外力」「内力」は患者さんの痛みの発生原因です。
「侵害受容性疼痛」と「神経障害性疼痛」の発生には、必ず関与している力です。
だからこそ、評価をして見つけ出さなければなりません。
そして、治療をして取り除かなければなりません。

運動器疾患の悪の根源である「外力」と「内力」
その正体は、上記のとおりです。
「外力」は3つ。
「内力」は6つです。
多くの患者さんは、「3つの外力」と「6つの内力」のせいで痛みを感じています。
では、ここで改めて、運動器疾患に対するリハのポイントを図で示します。
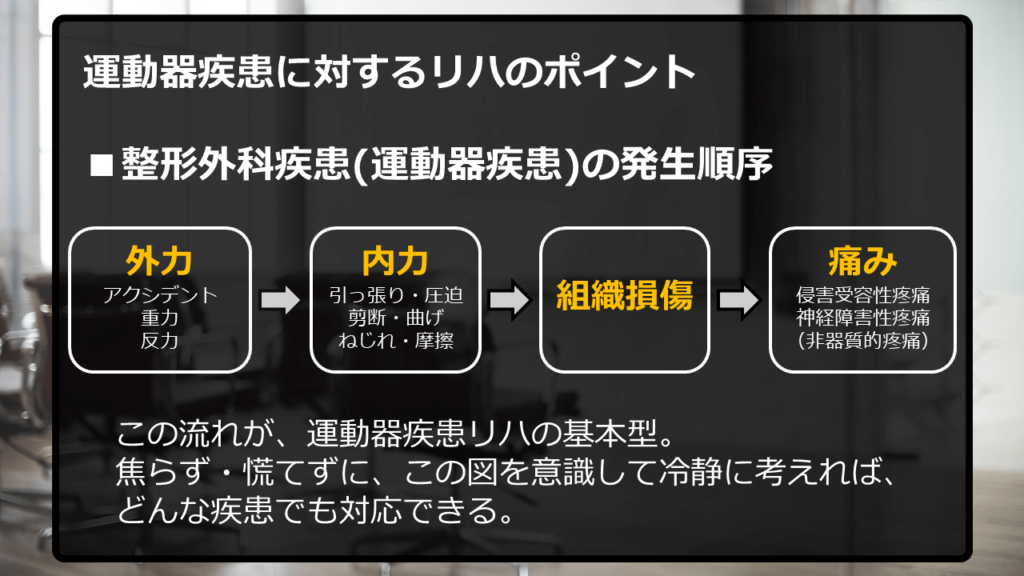
まずは、このスライドを丸暗記して下さい。
そして、ご覧のとおり、「外力」と「内力」には決まった順番があります。
まずは「外力」、それに続いて「内力」が発生します。
その理屈はいったん置いておいて、今はとにかく、この基本の流れを「丸暗記」して下さい。
では、「3つの外力」と「6つの内力」について、話を進めます。

今後の STEP2以降で、上記のそれぞれについては詳細に解説します。
今回の STEP1では、これらの単語の存在だけ認識してもらえれば十分です。
まずは「丸暗記」の段階です。
内容の詳細は、今後ちゃんと説明しますので安心して下さい。
では、はじめに「外力」を簡単に紹介します。
「外力」とは「体の外側で発生して、体に向かってくる力」のことです。
患者さんの体の外側から、患者さんの体に向かってくる力。
それが「外力」です。
例を挙げます。
素振り中のバットが体にぶつかったと考えてください。
バットが当たった時、体にはバットからの力が加わります。
この時、バットによる力は「外部からの力」です。
すなわち「外力」です。
このように、体の外側から体に向かってくる力が「外力」です。
そして、外力は3つに分類できます。
「アクシデント由来の力」「重力」「反力」の3つです。
この「3つの外力」が、運動器疾患の「悪の根源」です。
先ほど例に挙げた「素振り中のバットがぶつかった場合」は、
3つの外力の「アクシデント由来の力」に分類されます。
「交通事故」「接触プレーでの怪我」「転倒による怪我」など、全て「アクシデント由来の力」です。
そして、残りの2つの外力。
「重力」「反力」ですが、これらの力は臨床で絶対無視できない力です。
地球で生活している限り、誰も逃れることのできない「外力」だからです。
あなたの体にも、365日・24時間、ずっと加わっている「外力」です。
これらの力がどのように体の組織を壊していくかは、今後の動画でしっかりと説明します。
深い理解はいったん置いておいて、体に加わっている「外力」は上記の3種類です。
この3種類の外力が、あなたの患者さんの痛みの根本原因です。
どんな時も、どんな患者さんに対しても、まずは「3つの外力」を意識して下さい。
では、次に「内力」についての簡単な説明です。
内力は6つに分類できます。
「引っ張り」
「圧迫(圧縮)」
「剪断」
「曲げ」
「ねじれ」
「摩擦」
これらの6つの力は、「外力」とは違って「体の内側」で発生している力です。
力の発生場所が「皮膚よりも内側」というだけです。
では、先ほど例にあげた「バットがぶつかる」という事例で一連の流れを説明します。

基本的な流れは、「外力」⇒「内力」⇒「組織損傷」⇒「痛み」です。
ここに、最初の原因である「外力:バットがぶつかる」を入れてみます。
「外力:バットがぶつかる」⇒「内力」⇒「組織損傷」⇒「痛み」
そして次に、「内力」を6種類の中から選びます。
例えば、バットが勢いよくぶつかったことで骨折してしまったとします。
この時、骨を破壊した力は「圧迫」という内力です。
バットがぶつかるという「外力」が根本原因で、体の内部に「圧迫」という内力が生じます。
この「圧迫」によって、骨は壊されてしまいました。
「圧迫」という内力は、骨以外の組織を壊す可能性もあります。
血管が壊されれば、内出血が生じます。
筋肉が壊されれば、打撲症(外傷性筋挫傷)が生じます。
末梢神経に圧迫が加われば、末梢神経損傷が生じるかもしれません。
今回の例のように、「外力」と「内力」は必ずセットです。
そして、順番は必ず「外力」⇒「内力」です。
「外力」は、「体の外側」で発生して体に向かってくる力です。
その「外力」が体に加わった結果、「体の内側」で発生している力が「内力」です。
まずは、上記のような単純なイメージを頭に残しておいてください。
ここまでのイメージを犯罪で例えると「振り込め詐欺」のようなものです。
裏で指示している「犯罪の中心人物」と、指示を受けて動く「実行犯」の関係と同じです。

振り込め詐欺は、
裏であれこれしている「犯罪の中心人物」がいて、
中心人物の指示を受けて動いている「実行犯」に役割分担されています。
「外力」は、裏で全てを仕切っている「犯罪の中心人物」に相当します。
「内力」は、現場で悪さをしている「実行犯」に相当します。
結果を出せるリハビリというのは、犯罪解決の手順と同じです。
犯罪では、「実行犯」を何人捕まえても根本解決にはなりません。
犯罪を根絶するには、「中心人物」を捕まえなければなりません。
リハビリも同じです。
「内力」だけをいくら取り除いても、根本解決にはなりません。
最終的には「外力」を取り除かなければ、リハビリの効果は薄いです。
当然、実行犯である「内力」を捕まえることも必要です。
だから、「内力」も理解して下さい。
でも、一番重要なのは「外力」です。
ちなみに、「6つの内力」は整形外科学の授業で見たことありませんか?
僕は養成校2年生のときに授業で見ました。
「引っ張り」「圧迫(圧縮)」「剪断」「曲げ」「ねじれ」「摩擦」
きっと、初めて見る単語ではないと思います。
これらの内力が体の中で発生するから体の組織は壊されます。
特別な出来事ではありません。
多くの患者さんに起きている「当たり前の事実」です。
6つの内力の詳細については、次回の動画で、より具体的に説明しています。
今回は大きな流れだけ覚えておいてください。
大事なことは、「外力」⇒「内力」⇒「組織損傷」⇒「痛み」の流れです。
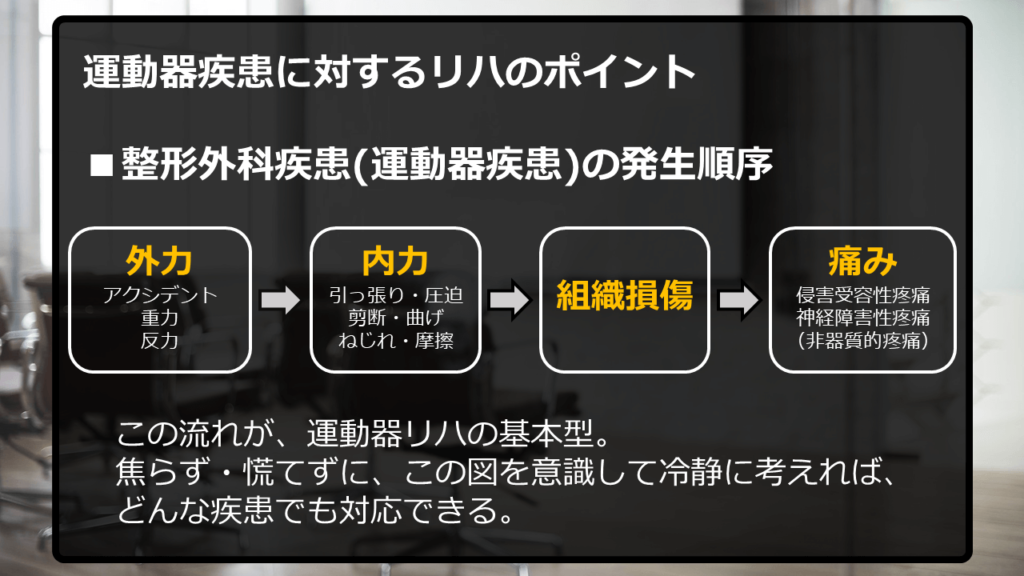
大前提はこの流れです。
整形外科疾患が発生する流れは、ほとんどがこんな感じです。
だから、この流れを意識しながら、評価と治療を行うことが大前提です。
では、この図を踏まえて、もう1つの症例を紹介します。
例えば、オスグッドと診断された患者さんが、あなたのリハにいらっしゃったとします。
患者さんは、脛骨粗面部や膝蓋骨下方に痛みを感じています。
大腿四頭筋の収縮時痛や、膝蓋腱の付着部に圧痛があります。
この場合、患部には「侵害受容性疼痛」が起きている可能性が高いです。
「外力」⇒「内力」⇒「組織損傷:脛骨粗面の筋付着部周辺」⇒「痛み:侵害受容性疼痛」
では、患部の組織を損傷させた「内力」は何でしょうか?
「引っ張り」「圧迫(圧縮)」「剪断」「曲げ」「ねじれ」「摩擦」
どれでしょうか?
オスグッドの特徴を考えれば、「引っ張り」の可能性が高いですね。
反復的に引っ張られ続けた結果、組織損傷が生じて、侵害受容性疼痛に至ったと考えられます。
「外力」⇒「内力:引っ張り」⇒「組織損傷:脛骨粗面の筋付着部周辺」⇒「痛み:侵害受容性疼痛」
では続いて、「外力」も考えてみましょう。
「引っ張り」という内力を発生させた「悪の根源:外力」は何でしょうか?
外力は「アクシデント由来」「重力」「反力」の3つだけでした。
この「3つの外力」と「引っ張り」の関連性を考えることになります。
オスグッドの場合、「アクシデント由来」である可能性はかなり低いです。
「バットがぶつかる」みたいな「アクシデントによる力」が原因ではないからです。
つまり、オスグッドの場合は「重力」「反力」との関係性が強いです。
すると、基本の流れは以下のようになります。

運動器疾患の悪の根源は、どんなときも「外力」です。
なので、オスグッドの場合、「重力」「反力」の観点で負担を減らす対策が必須です。
そうでなければ、根本的な改善は見込めません。
これは「絶対」です。
あなたは常に、根本原因である「異常な外力」の正常化を考える必要があります。
しかし、「一時的な症状改善」でも良ければ、他にもやれることがあります。
例えば、大腿四頭筋のマッサージです。
筋緊張を緩めることで収縮時痛が軽減する場合があります。
筋緊張が緩和して、患部への「引っ張り」が軽減することで得られる一時的な症状緩和です。
一連の流れで示すと以下のとおりです。
基本の流れ
「外力:重力・反力」⇒「内力:引っ張り」⇒「組織損傷」⇒「痛み:侵害受容性疼痛」
治療介入
「内力=過度な引っ張り」に対して、マッサージによる治療介入
結果
「内力」が一時的に軽減して収縮時痛が緩和
しかし、マッサージで多少楽になったとしても、それは根本的な改善ではありません。
マッサージによる症状軽減は、「内力」にしかアプローチしていないからです。
大腿四頭筋のストレッチという手段を選んだ場合も同じです。
「過度な引っ張り」という内力を、一時的に緩めただけです。
詐欺の実行犯を捕まえただけで、犯罪の中心人物はまだ捕まえていない状態です。
繰り返しますが、整形外科疾患の根本原因は、必ず「外力」です。
だから、最終的には「外力」への対策が必須となります。
では、オスグッドという症例で、「外力:重力・反力」に対策するとは?
僕の場合、運動療法で対策します。
「重力・反力」による悪影響が最小限となるように、動作指導や身体機能の改善を試みます。
運動療法が適切に行われれば、「異常な外力」は修正できます。
では、「異常な外力」を修正するためには、まずは現状を評価する必要があります。
オスグッド患者さんにおける「重力」「反力」を考えなければいけませんね。
姿勢評価や動作評価が必要です。
オスグッドの場合、どのように考えて、なにを重点的に評価するべきか?
あらかじめ、評価すべきことを把握しておく必要があります。
そして治療では、「重力・反力による異常な悪影響」を正常レベルに修正する必要があります。
運動療法で修正するには、どのように考え、どのような手順で介入すべきか?
運動の意味・意義を、しっかりと理解しておくことが必要です。
今回はその結論だけ申し上げると、すべてを「力学」に基づいて判断します。
その詳細は、今後の STEP4から解説していきます。
当講座の大半を占める超重要項目ですので、ぜひ解説を読み進めて頂きたいです。
でも今回は、詳細より先に、全体像をつかむことが最大の目的です。
ひとまず、ここまでの大まかな流れはイメージできましたか?
オスグッドの流れは「外力:重力・反力」⇒「内力:引っ張り」⇒「組織損傷」⇒「痛み」です。
ちなみに、オスグッドに関して、少しだけ細かい世界に脱線します。
オスグッドを勉強したことがある人は、以下のように考えるかもしれません。
オスグッドは患部の血管新生に伴って発生した神経が痛みの元である。
だから、新生血管を無くさない限り、オスグッドの痛みは無くならない。
このような仮説を否定するつもりはありません。
しかし、血管の存在を正確に検査できる環境ではないならば、こだわり過ぎないで下さい。
そして、事実がそうだとしても、血管に対する治療を行うのはPTではありません。
医師です。
あなたがPTなら、PTとしてできることを考えて下さい。
そもそも、血管新生という異常事態が発生しているのは何故でしょうか?
何もきっかけがなく、勝手に血管ができてしまったのでしょうか?
そんなはずはありません。
ましてや、膝蓋骨下方という特定領域だけに血管ができてしまっているわけです。
全身に新たな血管ができてしまったわけではないですよね?
特定の領域だけに異常が起きてしまった。
それはなぜでしょうか?
その1つの仮説として、
膝蓋骨下方に「異常な内力」が加わり続けているからかもしれません。
当然ですが、オスグッドの病態は全身症状ではありません。
膝関節周囲という局所の問題です。
つまり、膝蓋骨下方には「そこでしか発生していない出来事」が存在しています。
その結果、「限局的な異常事態(血管新生)」が発生しているのかもしれません。
膝蓋骨下方で発生している「過度な引っ張り内力」は、
患部だけに起きていて、患部以外には起きていないことです。
それが、血管新生という異常な生体反応を引き起こしている可能性はあるはずです。
この仮説に基づいてPTにできることは、
「異常な引っ張り内力」が発生している現実を改善することです。
新生血管に対して直接的なアプローチはできません。
モヤモヤ血管を消すことができる理学療法なんて聞いたことがありません。
でも、新生血管が発生したかもしれない「原因」について仮説を立て、
それらが増悪しないように、または改善されるようにアプローチすることはできます。
仮説を立てるにあたって、
専門性の高さやマニアックな知識は必須ではありません。
専門性の高い理論を学んでも、まずはシンプルにとらえて下さい。
「突き詰めたら結局こういうことだよね」というレベルまで、シンプルに考えてみて下さい。
シンプルに考えるための1つの手段が、この講座でお伝えしていることです。
まずは、「外力」⇒「内力」⇒「組織損傷」⇒「痛み」の流れを必ず意識して下さい。
この流れを踏まえれば、
どんな疾患においても、やるべきことは「異常な外力・内力へのアプローチ」となります。
オスグッドのように、「内力」への対策で緩和できる症状もあります。
でも、根本的に大事なことは「外力」です。
「異常な外力」に対策をしない限り、治癒が遅れたり、再発リスクが残ります。
大まかな流れは、ご理解いただけましたでしょうか?
とにかく、まずは「外力」⇒「内力」⇒「組織損傷」⇒「痛み」です。
この流れがあることを意識してみて下さい。
では最後に、ここまでの話をまとめます。

あなたがリハビリでやるべきことは、上のスライドに記載してあることだけです。
あれこれ細かく考え過ぎてしまうと、自分の方向性を見失ってしまいます。
まずは、スライドに書いてあることだけを意識して下さい。
評価とは?
「体を壊すような異常な外力・内力」が、なぜ生じたのかを明らかにすることです。
治療とは?
「体を壊すような異常な外力・内力」を取り除くことです。
これが運動器疾患に対するリハの原点です。
ポイントだけを再度示すと以下のとおりです。
・「3つの外力」⇒「6つの内力」⇒「組織損傷」⇒「痛み」
・評価とは、「異常な外力・異常な内力」が、なぜ生じたのかを明らかにすること。
・治療とは、「異常な外力・異常な内力」を取り除くこと。
これが大原則です。
今後の解説は、この考えを大前提にして、それぞれの詳細をお伝えしていきます。
それでは、次回の STEP2では「6つの内力」についてです。
オスグッドの筋緊張緩和のように、
「異常な内力」に適切にアプローチできると「即時効果」に繋がります。
「即時効果」は根本的な解決ではないとお伝えしましたが、臨床では大事なことです。
患者さんとの信頼形成だけでなく、患者さんの心身の負担軽減にもつながります。
あなたの臨床を変えていくために、内力の理解は必須です。
それでは、次回もよろしくお願いします。
おまけ動画(旧STEP1動画)
さらに詳細に解説しています(約38分)👇

