
それでは、今回も臨床での考え方を紹介していきます。
腰部と股関節を題材にして、「重力の影響」を一緒に確認していきましょう。
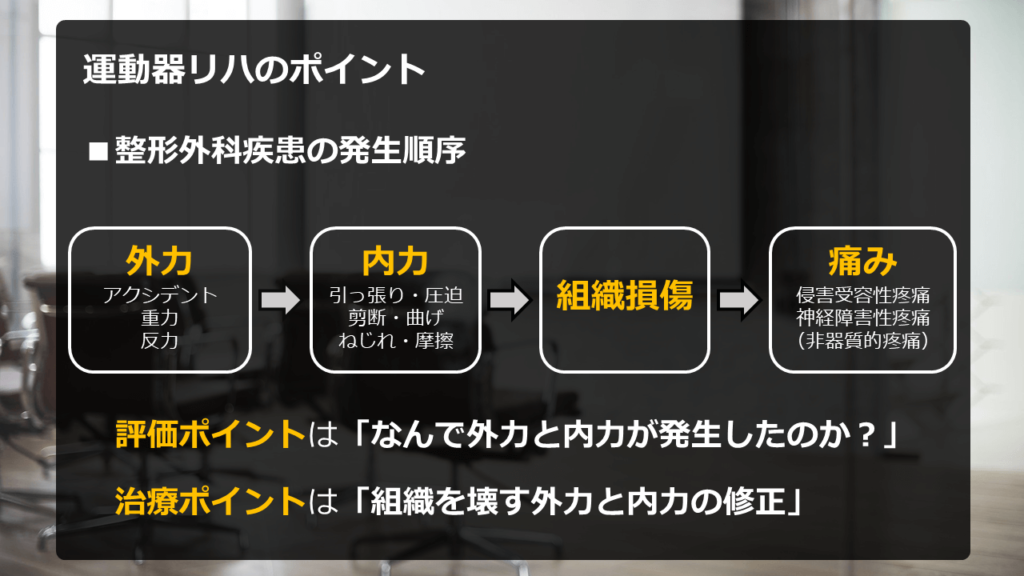
その前に、いつもの「基本の流れ」の再確認です。
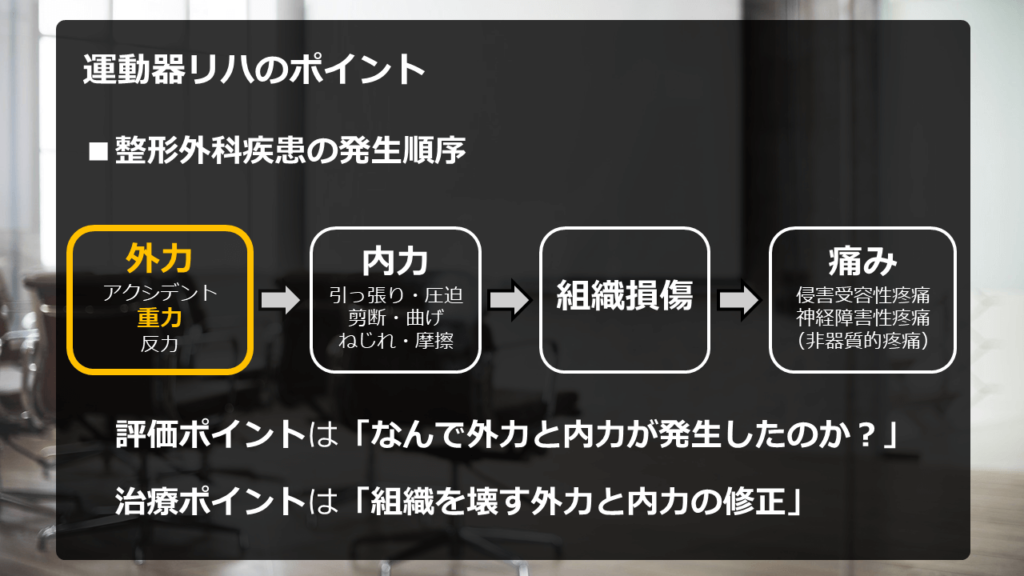
どんな時も必ず、この「基本の流れ」を忘れずにお読みになってください。
では、腰に対する考え方の具体例紹介を始めます。
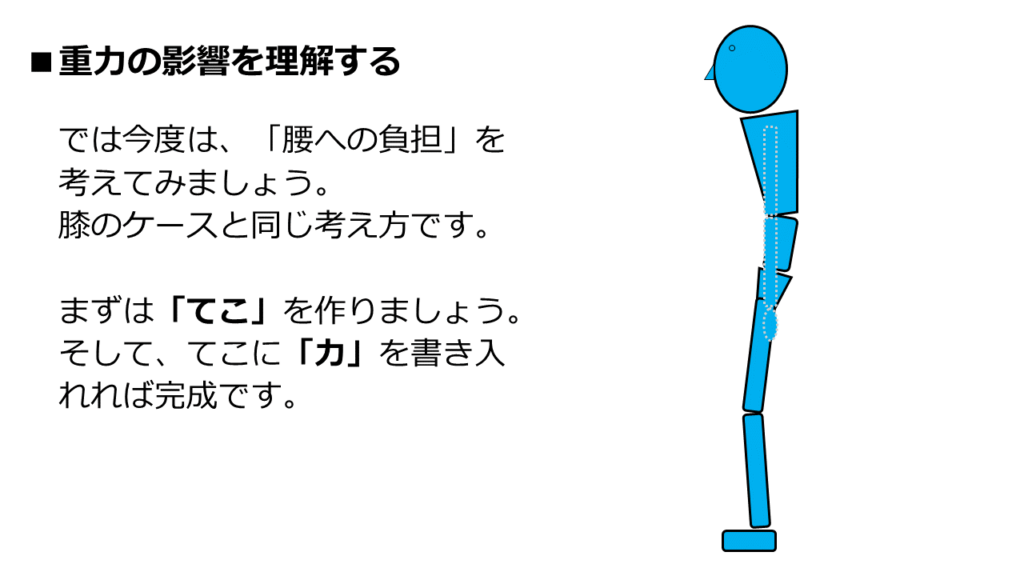
それでは、重力の影響による「腰部への負担」を考えてみましょう。
腰の場合も、膝の場合と同じように考えればOKです。
まずは、「てこ」を作りましょう。
そして、「てこ」に「力」を書き入れれば完成します。
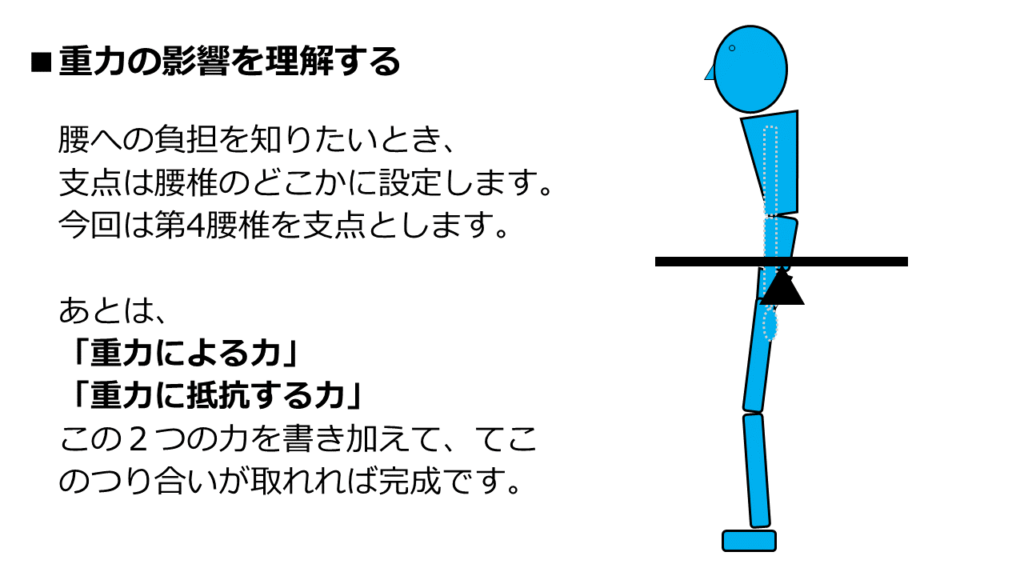
腰への負担を知りたい場合、てこの支点は患部でよいと思います。
今回は仮想の患者さんなので、第4腰椎を支点として考えます。
患者さんの患部次第では、第5腰椎でも胸腰椎移行部でも、どこでも大丈夫です。
今回は考え方の一例として、第4腰椎に設定しただけです。
「支点の位置は椎体前方?後方?」とか「棘突起側?」とか、細か過ぎることは考えないで下さい。
大事なことは「大枠を外さないこと」です。
では、第4腰椎を支点としたら、あとは「力」を書き加えていくだけです。
「重力による力」と「重力に抵抗する力」を書き込めば完成です。
「重力による力」と「重力に抵抗する力」がつり合った時、人間は立位を保持できます。
なので、どんな時も必ず、この2つの力を書き込んでください。
では、話を進めていきます。
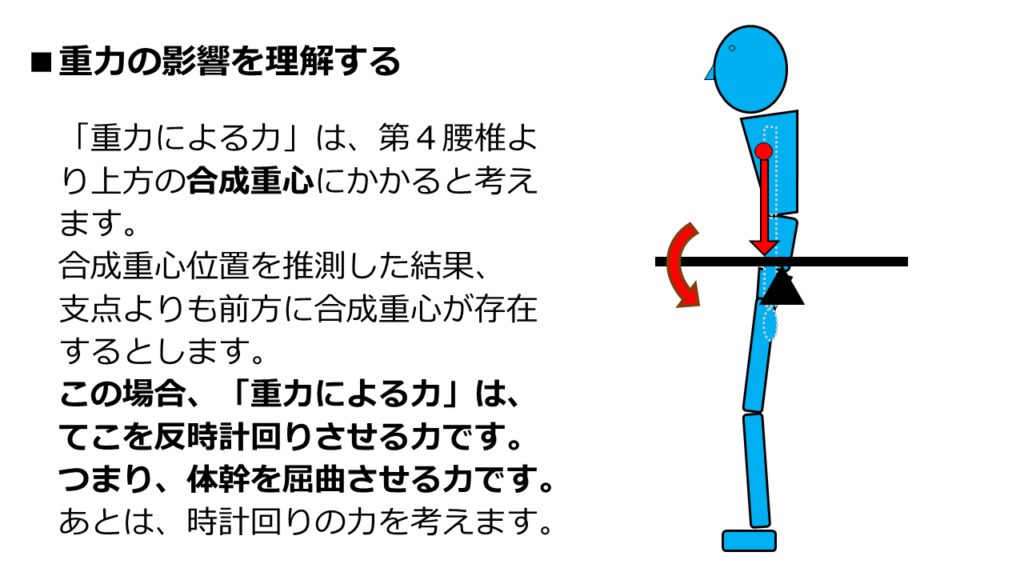
今回のケースも、「合成重心」を考える必要があります。
重力による力は、第4腰椎よりも上方の「合成重心」にかかると考えます。
この合成重心は、「第4腰椎以上の体幹」「左右の上肢」「頭部」の各重心を全て合成したものです。
合成重心に関しても、厳密さは不要です。
まずは大まかに姿勢観察をしてみて、矢状面上の姿勢の偏りを感じ取ってみて下さい。
積み木の積み重なりを見たときと同じように、「何となく感じるイメージ」があると思います(STEP4参照)。
その感覚が正しかったかどうかは、あとから答え合わせをできます。
答え合わせ方法の詳細は、このSTEPの終盤で解説します。
まずは積み木の例と同じように、姿勢から感じる「印象」をつかんでみてください。
では、ここからの考え方が大事です。
今回は、合成重心が第4腰椎の支点よりも前方に存在するとします。
この場合、重力による力は「てこを反時計回りに回転させようとする力」になります。
要するに、「体幹を屈曲させようとする力」ですね。
このような姿勢で立位保持ができているのは、
体幹を屈曲させようとしている重力に抵抗できているからです。
つまり、人は「体幹を伸展させる力」=「てこを時計回りさせる力」を発生させています。
では、「時計回りの力が何なのか?」を考えていきましょう。
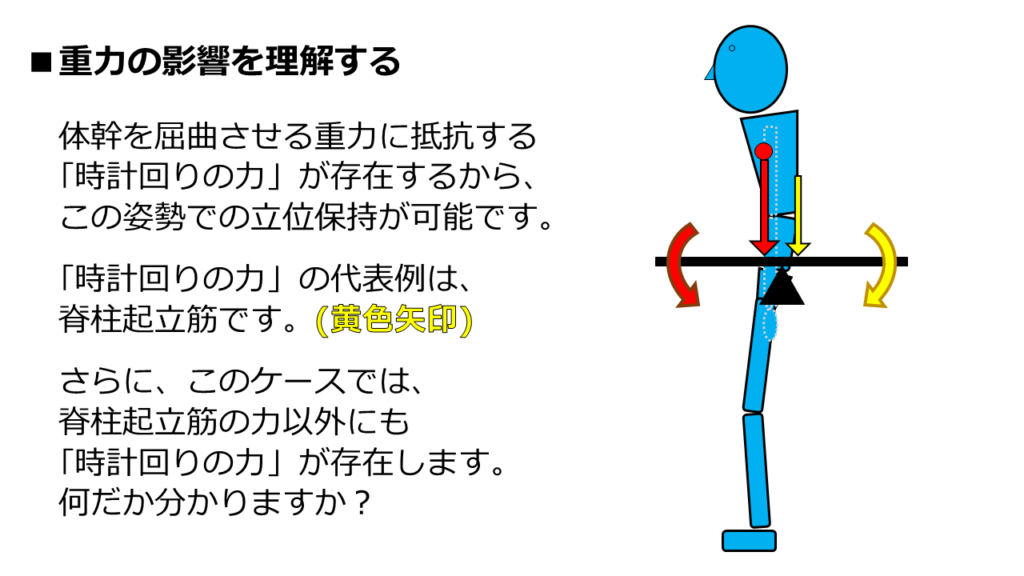
時計回りの力の代表例は「脊柱起立筋」です。
図中の黄色矢印が、脊柱起立筋の力を表した矢印です。
脊柱起立筋による力は、多くの方が想像できる力だと思います。
そして、このケースではさらに考えるべきことがあります。
脊柱起立筋以外にも、「時計回りの力」が存在します。
それが一体何なのか、分かりますか?
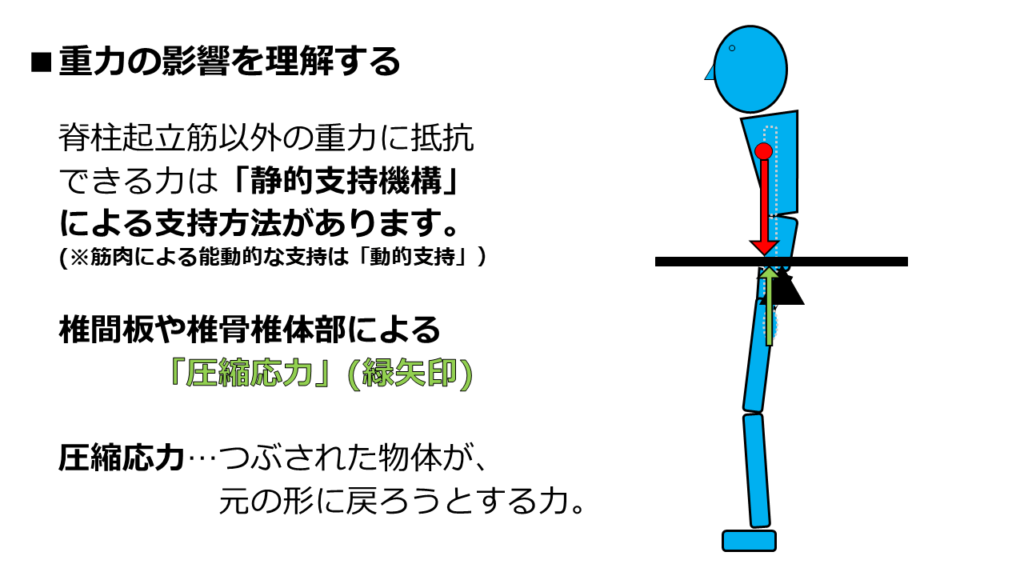
脊柱起立筋以外に存在する時計回りの力は、「静的支持機構」によって得られる力です。
「動的支持」や「静的支持」という単語を見たことはありませんか?
「動的支持」とは、筋収縮による能動的な支え方です。
「静的支持」とは、筋以外の組織による受動的な支え方です。
「静的支持機構」とは、静的支持が可能な体の組織のことです。
静的支持機構で支えるということは、
筋が積極的に頑張らず、組織の存在だけで体を支えているというイメージです。
ざっくり言えば、「筋肉以外で体を支えていれば静的支持」と考えて下さい。
今回のケースでは、重力に抵抗できる静的支持機構がいくつかあります。
まず、「椎間板」や「椎骨の椎体」です。
これらの組織は、重力に抵抗できる「時計回りの力」を発生させることが出来ます。
この力は、図中の緑矢印です。
この緑矢印は、「圧縮応力」という力です。
聞きなれない単語だと思うので、「圧縮応力」について説明します。
体幹を屈曲させようとする力が体に加わると、椎間板や椎体には「圧縮力」がかかります。
そして、圧縮力のかかった椎間板や椎体が、圧縮に反発しようとする力が「圧縮応力」です。
圧縮応力という単語にすると小難しいイメージになりますが、簡単な話です。
風船を両手ではさんで潰そうとした時を想像してください。
風船が割れるまでは、風船は圧縮力に抵抗し続けています。
割れてしまう前に、潰そうとする力を緩めれば、元の形に戻りますよね。
それは、潰されている間はずっと「元の形に戻ろう」としているからです。
このように、外部からの圧力に負けずに耐えている力が「圧縮応力」です。
今回の腰のケースでは、重力の影響によって、椎間板や椎体には圧縮力が加わります。
椎間板や椎体は、そんな圧縮力に抵抗し続けています。
潰されても、元の形を維持しようとし続けています。
この力が「圧縮応力」です。
ちなみに、圧縮力が強すぎれば組織は壊れます。
もしも、椎体が耐えられる許容範囲を超えてしまえば、圧迫骨折が生じます。
また、椎間板の許容範囲を超える力が繰り返し加われば、椎間板変性が生じます。
これらの疾患はいずれも、過度な圧縮力によって発生した可能性が高いです。
圧縮応力のイメージはつきましたか?
では、圧縮応力の説明を踏まえて、もう一度、図をご覧ください。

「あれ? 矢印が支点の右側じゃないよ?」と感じた方もいらっしゃるかもしれません。
てこを回転させる力を書く場合、「支点を挟んで左右両側に必要」という決まりはありません。
今回の例のように、てこの同側に存在する場合もあります。
重力に抵抗さえできれば、支点のどちら側に存在しても問題ありません。
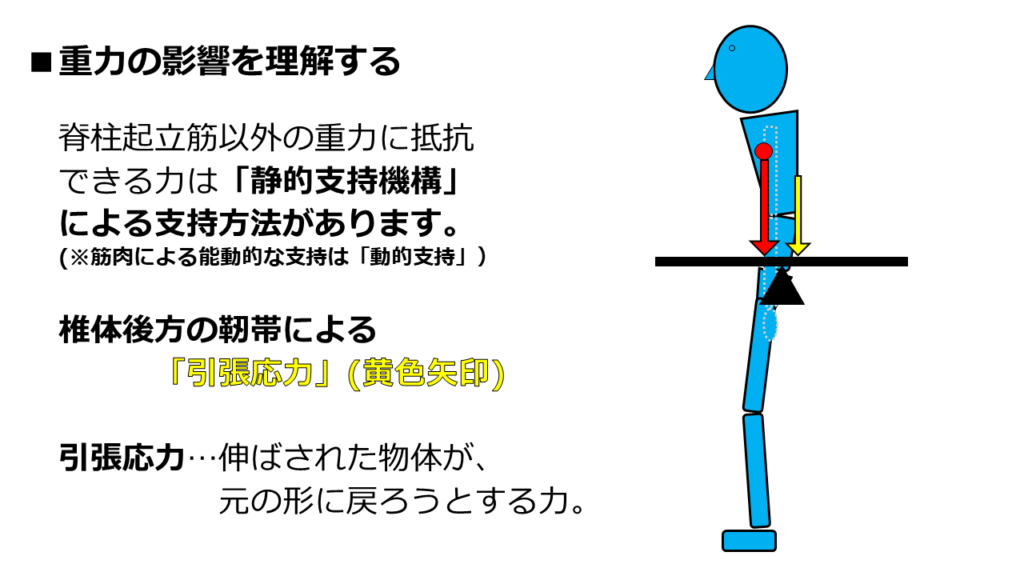
では、もう1つの静的支持機構によるパターンを説明します。

それが図中の黄色矢印、椎体後方の靭帯による「引張応力」です。
「引っ張り応力」と言うこともあります。
「引張応力」は、圧縮応力よりも想像しやすい力です。
靭帯は「引っ張られる力」に抵抗することができます。
引っ張られても長さを維持したり、伸ばされた状態から元の長さに戻ることもできます。
引っ張られる力に抵抗して、元の長さを維持したり、元の長さに戻ろうとする力。
これが、靭帯という静的支持機構によって得られる「引張応力」「引っ張り応力」です。
体幹を屈曲させた時、棘間靭帯や棘上靭帯は伸ばされます。
もしかしたら、後縦靭帯も伸ばされているかもしれません。
つまり、体幹屈曲時には、これらの靭帯は伸ばされて、「引張応力」が発生しているかもしれません。
そして、発生した「引張応力」を利用して、重力に抵抗しているかもしれません。
今回の例において、どの靭帯が、どこまで引っ張られているかは不明です。
しかし、解剖学的にあり得ることなので、1つの考え方として紹介しました。
「圧縮応力」「引張応力」
2種類の静的支持は、ご理解頂けましたか?
今回は腰部がテーマなので、腰部の組織を例にして静的支持の考え方を紹介しました。
しかし、視野を広げれば、他にも体幹屈曲力に抵抗できる静的支持機構があります。
例えば、胸郭の「圧縮応力」です。
体幹を屈曲させれば、胸郭は潰されます。
胸郭が潰された時、胸郭構造そのものが静的支持機構となり、圧縮応力を生み出します。
また、考え方によっては、椎間関節の「圧縮応力」をあるかもしれません。
上位と下位の椎間関節関節面が強く接触することで、「圧縮応力」が発生しているかもしれません。
このように、力学と解剖学に基づいて、静的支持の可能性を考えることが重要です。
静的支持が「患部への余計な負担」=「異常な内力」となっているかもしれないからです。
ここまでの考え方のポイントを整理します。
姿勢によって、患者さんの体に加わる「重力の影響」は変化します。
その「重力の影響」によって、どんな負担がかかっているのかを考えて下さい。
その際に大事な基礎知識は「モーメント」です。
そして、重力が発生させている力に対して、どのように抵抗しているのかを考えて下さい。
重力が発生させた力に抵抗するために、患者さんが選択できる方法は2通りあります。
1つが、筋力による「動的支持」です。
もう1つが、静的支持機構による「静的支持」です。
さらに、標準立位との比較も大事でしたよね。
諸々のポイントを、流れの中で再確認していきましょう。
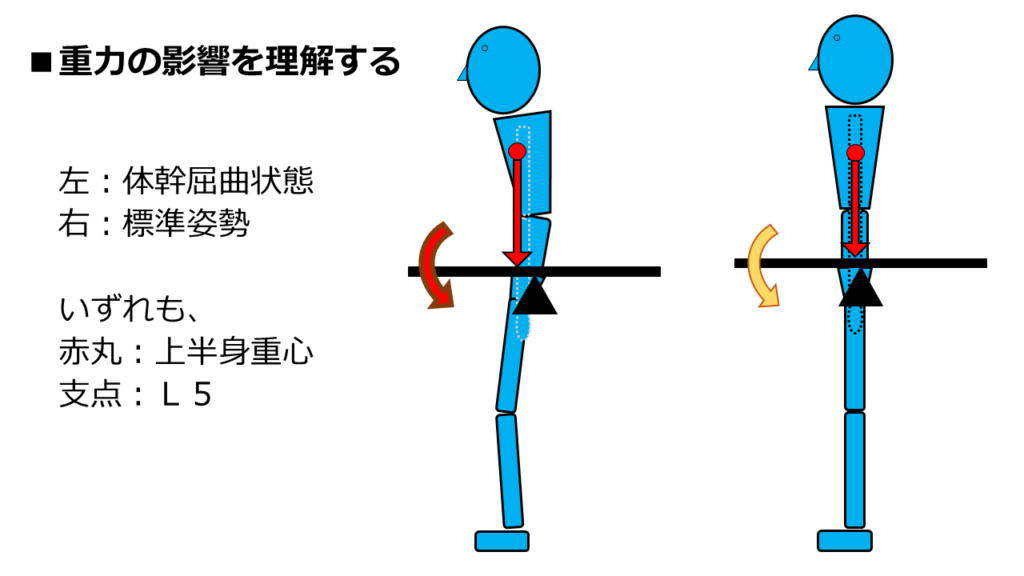
上の図を使って解説します。
左が仮想患者さん、右が標準姿勢です。
図はL5を幹部と想定しています。
そこで、L5椎体に「てこの支点」を設定して、「丸まった姿勢の上半身重心位置」を想定して下さい。
そして、「患者さんの上半身重心位置」と「標準姿勢の上半身重心位置」と比較して下さい。
上半身重心から真下に伸びる赤矢印が、「重力による力」です。
この赤矢印の位置を、患者さんの姿勢と標準姿勢で見比べてみましょう。
標準姿勢と比較して、丸まった姿勢の方が「支点からの距離が遠い」です。
つまり、丸まった姿勢の場合、「体幹を屈曲させようとする重力の影響が増幅」しています。
再度の復習ですが、てこの原理の計算方法を思い出してください。
その計算方法に当てはめて、重力が体幹を屈曲させようとする力を表すと、以下の通りです。
上半身の重さ × 重力の矢印と支点のズレ幅 = 重力が体幹を屈曲させようとする力(モーメント)
「重力が体幹を屈曲させようとする力」は、「上半身の重さ」と「支点とのズレ幅」で決まります。
では、「上半身の重さ」は「標準姿勢」と「丸まった姿勢」で異なるでしょうか?
当たり前ですが、変わりませんね。
患者さんの姿勢が真っすぐでも丸くても、上半身の重さは変わりません。
姿勢が丸まっただけで、重さが重くなるなんてことはありません。
となれば、
「重力が体幹を屈曲させようとする力」の大きさをを変えられるのは「支点とのズレ幅」だけです。
つまり、上半身重心の位置によって、「重力が体幹を屈曲させようとする力」は変化します。
姿勢が丸まった場合、支点からの距離は、標準姿勢と比較して離れています。
つまり、丸まった姿勢の場合は、このような計算イメージになります。
重さ(不変)×ズレ幅(増加)=モーメント(増加)
標準姿勢と比較して、重力によるモーメントが増加しています。
重力によるモーメントが増えるということは、「外力」が増えるということです。
標準姿勢ならば無いはずの「余計な負担」が加わっていることが考えられる状況です。
そして次に考えべきことに話を進めます。
姿勢の崩れによって発生した「余計な負担」を、
患者さんはどのように支えているのかを考えなければなりません。
その候補となるのが「動的支持」と「静的支持」です。
では、候補を絞り込んでいきます。
まず、体幹屈曲に抵抗できる動的支持の代表は「脊柱起立筋」です。
そこで、脊柱起立筋による「動的支持」で姿勢保持をしているのか確かめたいところです。
では、脊柱起立筋を検査してみましょう。
その検査結果が「筋力が弱い」とか「筋肉の厚みが異様に薄い」とします。
こんな検査結果が得られたとき、どう考えますか?
丸まった姿勢では「重力が体幹を屈曲させようとする力」が増幅しているのですから、
脊柱起立筋は標準以上に頑張っていても不思議ではないです。
それなのに、「筋力が弱い」「筋の厚みが薄い」としたら、それはなぜでしょうか?
「筋力が弱い」=「日常的に使っていない」です。
脊柱起立筋に繋がる末梢神経に異常がなければ、その筋力低下は「単なる廃用」です。
使っていないから弱くなっただけです。
つまり、
この患者さんは「脊柱起立筋による動的支持」ではない方法で、
「重力が体幹を屈曲させようとする力」に抵抗している可能性が高いです。
脊柱起立筋以外に、動的支持可能な筋肉はいるでしょうか?
解剖学的には無いですね。
ということは、「静的支持」に頼っている可能性がでてきます。
では、本当に静的支持機構に頼っているのかどうか、事実確認作業をしていきます。
例えば、レントゲン画像を見てみて下さい。
静的支持への依存が強いのならば、椎体に骨棘が出来ている可能性があります。
骨棘形成は、椎体への長年の負担を意味します。
骨棘があるということが、椎体自体に負担をかけ続けている証拠となり得ます。
つまり、「静的支持」への依存が強いという〝疑い〟が〝確信〟へと近づく証拠となります。
他にも、「静的支持依存」の証拠はあるかもしれません。
例えば、受傷機転不明確な圧迫骨折や椎間狭小化(椎間板変性の可能性)などです。
さらに、MRIの結果などがあれば、もっと多くの証拠が集まるかもしれません。
必要であれば、各種組織の状態について、医師の見解も伺ってみて下さい。
患者さんの組織変性が、静的支持依存の結果として起こり得るかを考察していきます。
このような手順を経て、
「静的支持依存傾向である」という確信ができたら、次の段階です。
「静的支持依存が患部への余計な負担である」という仮説が成り立つかを検討します。
「静的支持依存が強いことが、患部への異常な内力を増やしている」
「静的支持に依存して、腰部の組織に負担が増えた結果、患者さんの症状が発生している」
このような仮説が成り立つかどうか、頭の中で検証します。
そして、大きな理論破綻がなければ、「静的支持依存」を重要な問題点としてとらえます。
こんな時のリハビリの方針としては、
「静的支持依存の状態」から「動的支持を使える状態」に改善する方法が考えられます。
さらに、もっと根本的な方法もあります。
それは、「異常な外力」へのアプローチです。
今までも何度も申し上げてきた「根本問題」=「外力」へのアプローチです。
つまり、「重力が体幹を屈曲させようとする力」を軽減できないでしょうか?
背中が丸まった姿勢を、標準姿勢に近づけられれば可能です。
なぜなら、「重さ(不変)×ズレ幅(増加)=モーメント(増加)」 が諸悪の根源だからです。
ズレ幅が増加したことが、体幹を屈曲させる力を増やしています。
静的支持依存も問題ですが、
それよりも根本的な問題が「ズレ幅増加によるモーメント増加」です。
ズレ幅が減れば、モーメントが減ります。
つまり、患部への負担そのものを減らせます。
姿勢の改善方法としては、様々なアプローチが考えられるかもしれません。
例えば、整体的な手技によって、姿勢を改善できるかもしれせん。
例えば、姿勢を変えられる神経学的アプローチもあるかもしれません。
例えば、筋膜の繋がりを考慮した姿勢改善アプローチもあるかもしれません。
様々な考え方があるかもしれませんが、
僕は「運動療法」がもっとも効果的だと考えています。
しかし、運動以外に効果的な方法があるならば、手段は何でも構いません。
また、1つの方法だけにこだわる必要はありません。
いくつかの方法を組み合わせることが最良の手段ならば、それも有りです。
「重力による過度な屈曲モーメント」=「異常な外力」が軽減できれば、方法は何でもいいです。
大まかではありますが、評価から治療に至るまでの流れをご理解頂けましたか?
ここまでの臨床推論方法は、高度な専門知識や優れた触察能力が無くても済む方法です。
今までに説明してきた「力学」と「解剖」の知識があれば、誰にでも予測可能なことです。
必要な手順は4つだけです。
1:「てこ」を作る
2:「重力による力」と「重力に抵抗する力」を考える
3:「重力に抵抗する力:動的支持・静的支持」を考える
4:「異常な外力」「異常な内力」を改善できる方法を考える
最初はうまく考えられないこともあると思います。
けれども、意識しつづければ、誰でも実践できるようになります。
では、まだ説明が十分ではない点が残っていますね。
それは、「動的支持」と「静的支持」についてです。
この概念について解説します。
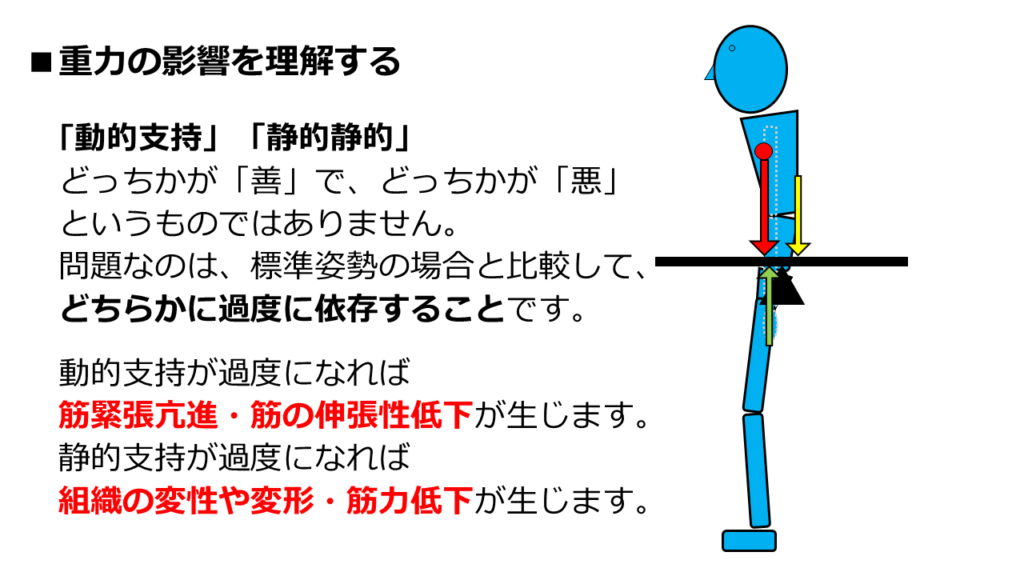
すでにお伝えした通り、重力に抵抗できる力は2種類です。
「筋力による動的支持」と「静的支持機構による静的支持」です。
静的支持と言うと、マイナスイメージを持つ方もいらっしゃるかと思います。
しかし、「動的支持が良くて静的支持が悪い」ということではありません。
どちらも必要です。
問題になるのは、そのどちらかに過度に依存した場合です。
動的支持が過度になれば、筋緊張亢進、筋の伸張性低下が生じます。
静的支持が過度になれば、組織の変性・変形が生じます。
どちらかに依存を強めた結果、
患部への「過度な負担」=「異常な内力」が疑われる場合は、
動的であれ静的であれ、その依存度を改善する必要があります。
このあたりの考え方を、もう少しだけ紹介します。
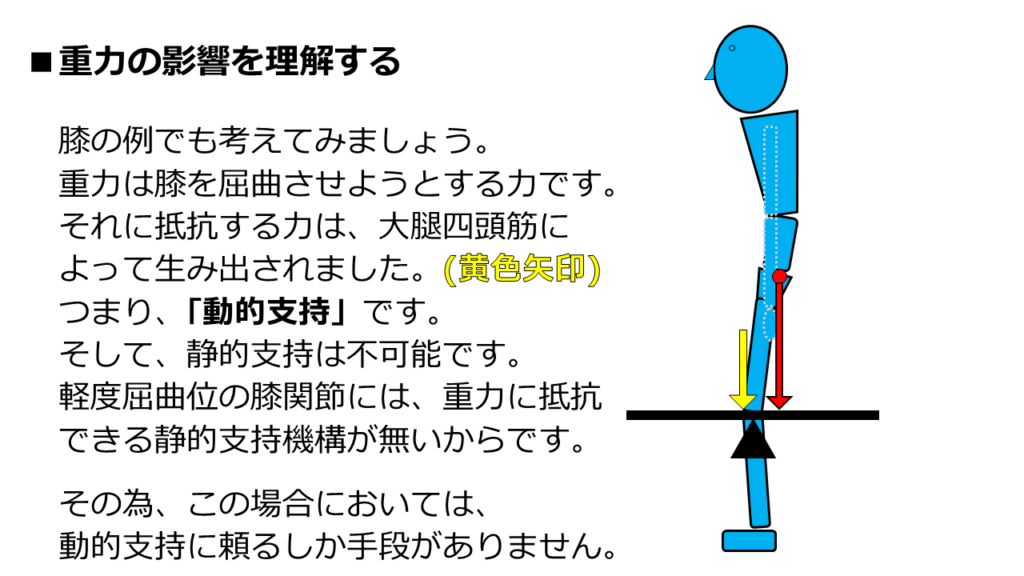
以前に扱った「膝での考え方」に話を戻します。
この姿勢で「膝を屈曲させようとする重力」に抵抗できる力は、大腿四頭筋による力です。
つまり、「動的支持」に頼っていますね。
では、静的支持は可能でしょうか?
解剖学的に考えてみましょう。
軽度屈曲位の膝を支えてくれる「静的支持機構」は存在するでしょうか?
その答えは「存在しない」です。
つまり、「この姿勢での静的支持は不可能」です。
軽度屈曲位の膝を支えてくれる静的支持機構が無いからです。
そのため、膝屈曲位での立位保持では、動的支持しか選択肢がありません。
この状態が異常事態であることはもう分かっていることですが、手順通りに話を進めます。
まずは、標準姿勢の場合と比較しましょう。
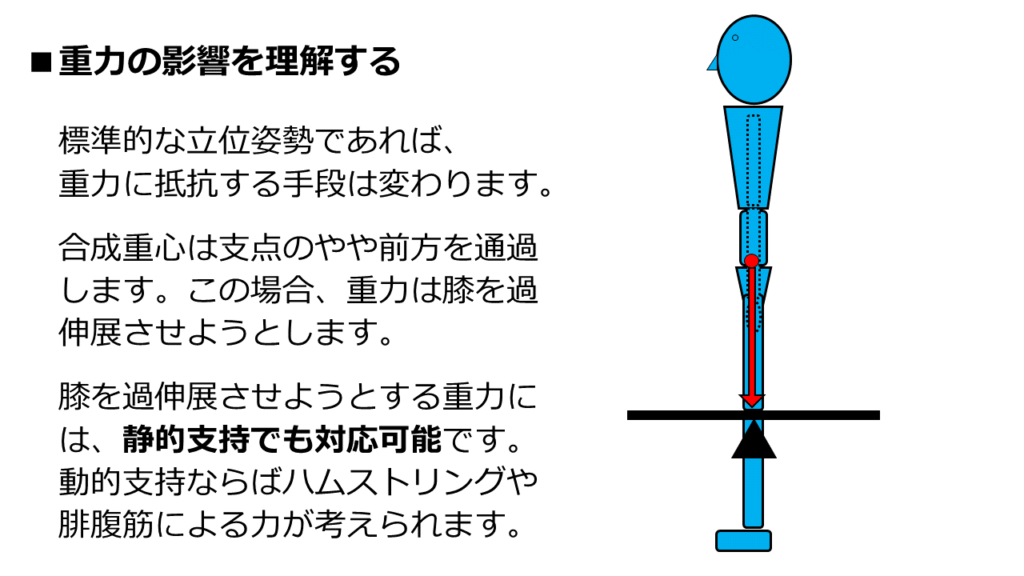
標準的な立位姿勢であれば重心位置が変わるので、力の関係が変わります。
重力による力は、膝を過伸展させようとします。
この力に対しては、静的支持機構でも対応可能です。
膝関節の構造が、過伸展しない構造になっているからです。
つまり、標準立位姿勢であれば静的支持も可能です。
当然、すべてを静的支持で支えられているわけではありません。
動的支持も貢献しているはずです。
ハムストリング・腓腹筋・大腿四頭筋が、状況に応じて仕事をしているはずです。
つまり、標準立位姿勢の膝関節は、静的と動的の組み合わせで、重力に抵抗しています。
後方重心の場合と違って、選択の余地があるということですね。
なんでこんな説明をしているかというと、
「動的支持=善」「静的支持=悪」ではない!ということをお伝えしたいからです。
今回の例で悪い姿勢としている後方重心姿勢では、
膝関節においては「標準と比べて動的支持依存が強い」ですね。
動的支持でも、このように問題点となる場合があります。
つまり、標準姿勢よりも動的支持依存が過度であれば、動的支持依存を改善する必要あります。
大事なことは、「標準と比較して、依存度が偏っていないかどうか」です。
「動的支持=善」「静的支持=悪」と決めつけてはいけません。
繰り返しの説明となりますが、
標準立位姿勢の場合、膝関節においては「静的支持&動的支持」がスタンダードです。
細かく言うなら、「静的支持の割合が強めで、補助的に動的支持」みたいなイメージです。
つまり、スタンダードは「過度な動的支持依存ではない」ということです。
ということは、動的支持への依存度が高い場合は、イレギュラーです。
普通ならば存在しない「余計な負担」が加わっている可能性が高いです。
また、こういうことも言えます。
「静的支持への依存度を高めすぎることも、問題になる可能性がある」
膝関節のスタンダードは、「静的支持&動的支持」でしたよね?
それなのに、静的支持に過度に依存すれば、問題が発生するかもしれません。
例えば、過度に静的支持に頼った結果、膝関節が過伸展状態になってしまうことです。
標準可動域よりも膝が過伸展する場合は、静的支持依存が強すぎる可能性があります。
そんな静的支持依存の支持方法が、患部に悪影響している可能性だってあります。
膝そのものが痛くなる原因になっているかもしれません。
また、膝だけではなく、他の部位にも影響しているかもしれません。
膝過伸展依存の結果、腰椎の過前弯が生じているかもしれません。
そして、腰椎過前弯が上部脊椎アライメントにも悪影響をおよぼして、
頚部痛や肩関節痛の原因となっているかもしれません。
こんな推測が成り立つなら、以下のような仮説が考えられます。
「原因:膝関節の過伸展という異常支持方法による脊椎アライメントの異常」
「結果:頚部痛・肩関節痛」
最後は話が大きく広がってしまいましたが、
お伝えしたかったことは単純です。
「動的支持=善・静的支持=悪」ではなく、「標準との比較が大事」ということです。
標準と比べて、どちらかに依存を強めることが、整形外科疾患の発生リスクを高めてしまいます。
動的支持と静的支持について、ご理解頂けましたでしょうか?
では、次のテーマです。
「股関節」をテーマにして、「前額面上」での考え方を紹介します。
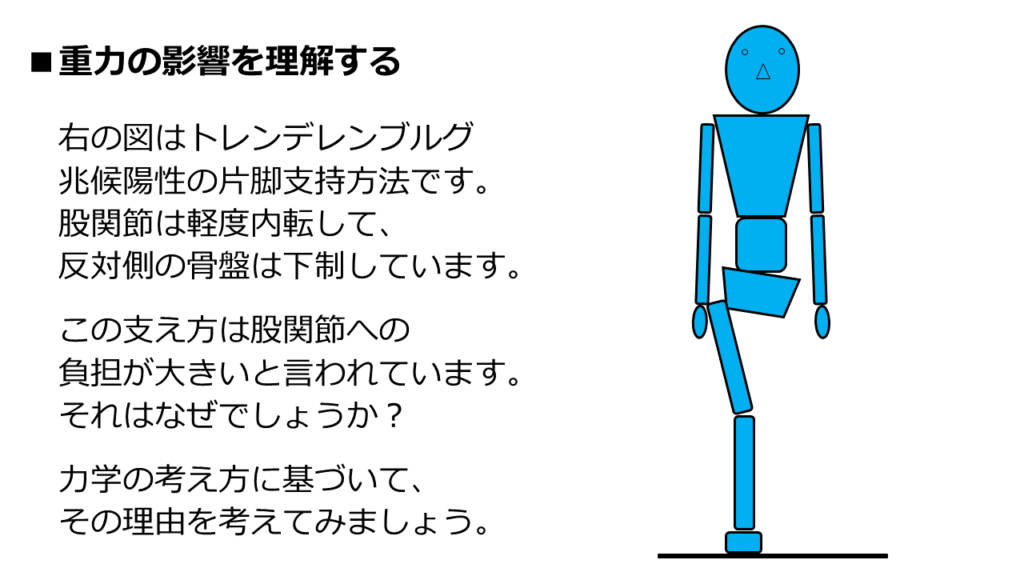
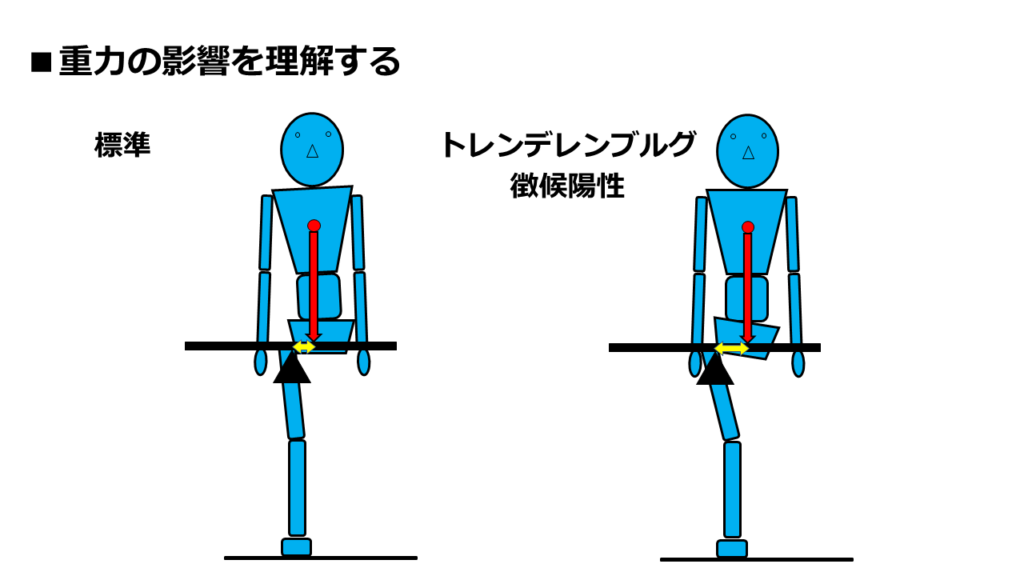
この図は、トレンデレンブルグ徴候陽性の片脚立位です。
この支え方は、股関節への負担が強いと言われていますが、それは何故でしょうか?
その理由は、今までお伝えしてきた理屈で説明可能です。
まずは今まで通り、「てこ」を完成させましょう。
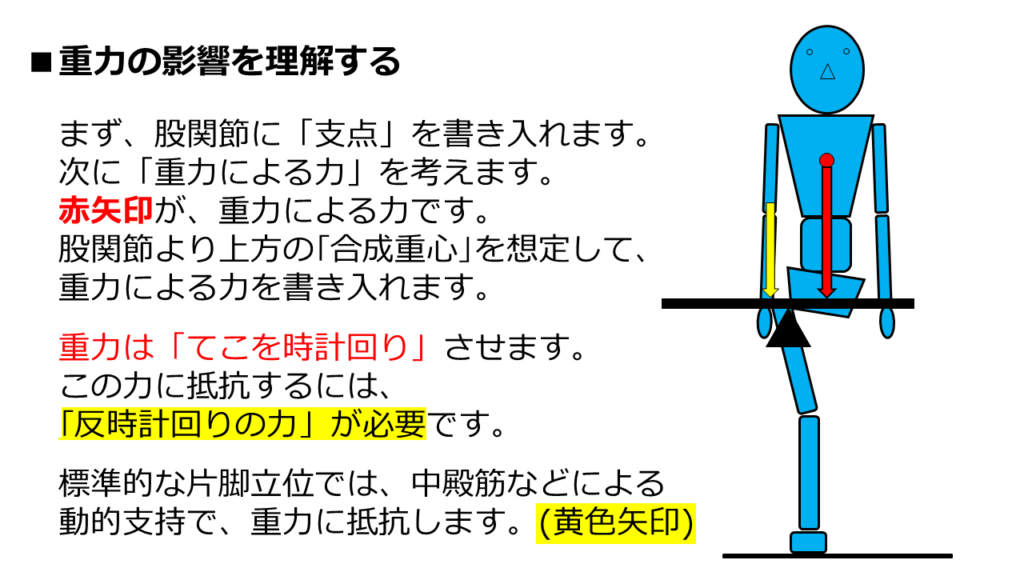
てこの支点は、股関節内外転の運動軸です。
そして、重力による影響を考えるために、股関節よりも上側の「合成重心」を見つけます。
股関節よりも上側の合成重心は、ざっくり言えば「上半身重心」ですね。
そこで、図中の赤丸を合成重心と仮定します。
厳密には、
片脚立位支持なので「遊脚側下肢の重さ」も含めて、合成重心を想定する必要があります。
正確には「上半身重心+左下肢重心=今回見つけたい合成重心」となります。
ここまで考慮して合成重心を設定する場合は、図の赤丸を「右側&下方」にズラしてください。
ただし、そうしたところで結論は変わらないので、図のままでもOKです。
合成重心位置が仮定できたので、「重力による力(赤矢印)」が完成しました。
この力は、てこを「時計回りに回転させる力」ですね。
あとは、「重力に抵抗する力」を考えます。
「てこを反時計回りに回転させる力」は、一体なんでしょうか?
動的支持・静的支持を考えます。
動的支持で考えるなら、中殿筋が代表格です。
でも、トレンデレンブルグ徴候陽性の場合、中殿筋は弱い傾向にあると言われています。
重力に抵抗するために使われるはずの中殿筋が弱い・・・
このことから、何が考えられるでしょうか?
まず1つに、中殿筋ではない筋による代償が考えられます。
中殿筋の代償の最有力候補、腿筋膜張筋が頑張っているかもしれません。
そして、別の可能性もあります。
「動的支持」ではなく、「静的支持」に依存を強めている可能性です。
この場合の静的支持とは、どのようなものでしょうか?
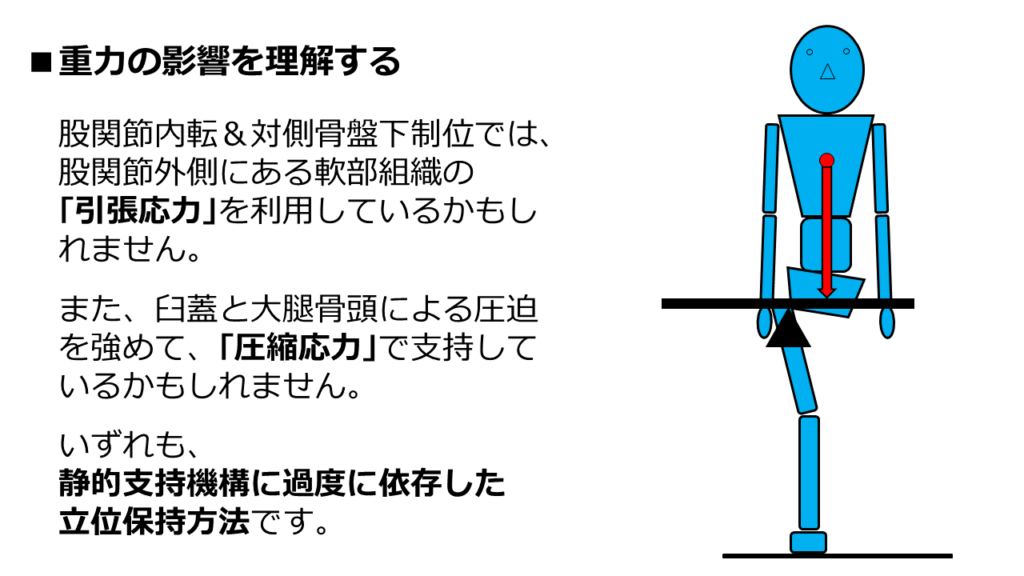
この場合、2つの静的支持が考えられます。
1つが、股関節外側の軟部組織による「引張応力」です。
もう1つが、寛骨臼と骨頭による「圧縮応力」です。
「引張応力」を具体的に言うと、腸骨大腿靭帯などが静的支持機構となり得ます。
この靭帯は、人体で最も強固な靭帯として有名ですね。
この強靭な靭帯の引張応力で支えている可能性が考えられます。
また、直接的ではありませんが、腸脛靭帯も活用できる可能性があります。
これらの靭帯にどのくらい依存しているかは、厳密には分かりません。
しかし、中殿筋に標準的な筋力が無いならば、
「中殿筋以外の何かで支えていること」は事実です。
中殿筋に代わって仕事をやってあげている候補として、上記の靭帯が挙げられます。
靭帯による静的支持依存が事実かどうかを確かめたいところですが、
客観性の高い評価方法はありません。
一応、1つの判断材料として「Oberテスト」が挙げられます。
それと同時に、股関節可動域を総合的に評価する必要もあると思います。
そもそも、中殿筋が弱いということ自体は「客観性の高い事実」です。
だから必然的に、「中殿筋を使わない支え方をしている」ということも事実となります。
すなわち、「中殿筋以外の筋による代償」か「静的支持機構依存」しか選択肢がありません。
「中殿筋以外の筋による代償」の疑いが強いなら、代償の疑いがある筋肉を検査します。
大腿筋膜張筋による代償に依存していると思うなら、大腿筋膜張筋を検査します。
大殿筋による代償に依存していると思うなら、大殿筋を検査します。
大腿四頭筋による代償に依存していると思うなら、大腿四頭筋を検査します。
これらの検査をして、顕著な伸張性低下があれば「使いすぎ」と言えます。
つまり、「中殿筋に変わって過度に仕事をしている可能性がある」ということです。
また、これらの筋肉に顕著な筋力低下があれば、「代償として使っていない」と言えます。
中殿筋も弱い
代償しているはずの筋も弱い
そうなれば、「静的支持依存」の可能性が高まります。
1つの検査・測定だけで、すべてを解明できるなんてことはありません。
常に総合的な判断となります。
場合によっては、検査・測定をしても明確にならないこともあると思います。
でも、1つ1つの検査に明確な意図を持ってください。
その検査・測定は、なんのために行うのか?
そんな明確な意図を持つためには、ここまでに解説してきた考え方が役立つはずです。
筋力低下、柔軟性低下を見つけるだけの検査・測定では意味がありません。
それぞれの検査・測定に「つながり」を意識することが重要です。
すこし話がそれましたが、股間節の話に戻ります。

では、解説が残っている「もう1つの静的支持」について解説します。
寛骨臼と骨頭による「圧縮応力」についてです。
寛骨臼と大腿骨頭の関係は、帽子とハットスタンドのようなイメージです。
ハットスタンドは、字の通り、帽子を掛けておく為のスタンドです。
帽子掛けとも言います。

寛骨臼と大腿骨頭の関係をハットスタンドで表すと、
寛骨臼が帽子で、大腿骨頭がスタンドです。
帽子がスタンドに引っかかっているのと同じように、
寛骨臼が大腿骨頭上方から覆いかぶさって、大腿骨の上から引っかかっているイメージです。
この「引っかかり」に強く依存した状態が、「圧縮応力に依存して体重を支える」ということです。
こうして静的支持依存を強めることは、股関節にとっては負担となります。
なぜなら、標準的な股関節は「動的支持&静的支持の組み合わせ」で支えているからです。
動的支持をせずに、静的支持に強く依存した支え方は「余計な負担」を生み出します。
人の体は、帽子ほど軽くありません。
関節面の圧迫に依存して支えつづけていたら、その負担の強さは簡単に想像できます。
こんな支え方が日常的になっていたら、関節軟骨の圧迫&摩擦が強まっているはずです。
つまり、「異常な内力」が発生している状態です。
この仮説が事実かどうかを確認するには、レントゲン画像を見てください。
骨棘形成・関節面変形・関節間隙の狭小が確認できるかもしれません。
しかし、若年者の場合は摩耗歴が短いので、画像上では明確な異常は無いかもしれません。
細かい話はエンドレスになりやすいので、これ以上の深堀りは割愛します。
主旨は「基本的な流れ」を理解して頂きたいということなので、ご了承ください。
ひとまず、「圧縮応力で支持する」というイメージは、ご理解頂けましたでしょうか?
そして、さらに話を付け加えます。
トレンデレンブルグ徴候陽性の支え方が、股関節の負担となる理由は「別の力学的要因」も関係します。
それは「荷重負荷を受け止める単位面積の減少」です。
要するに、「面で支えるのではなく、点で支えるから負担が増える」です。
トレンデレンブルグ徴候陽性の支え方は、股関節内転位となります。
そして、股関節内転位では、臼蓋と骨頭の接触面積が減ると言われています。
その結果、〝面〟で支えていたものを〝点〟で支えなければならなくなります。
関節面の接触面積が減っても、支えなければならない重さは変わりません。
結果、狭い面積で重さを支えることになるので、関節面への負担が増えます。
このような「面積当たりの負担が増える」ということも、負担増加の理由になります。
ここまでに挙げたトレンデレンブルグ徴候陽性による股関節への負担増加理由は、2つです。
「静的支持依存の増加」と「接触面積の減少」です。
また、他にもう1つ、股関節への負担増加の理由が存在します。
これが最重要の理由です。
「力学の基礎」でお伝えした超基本的なことです。
「重力のモーメント増加」による負担の増加です。
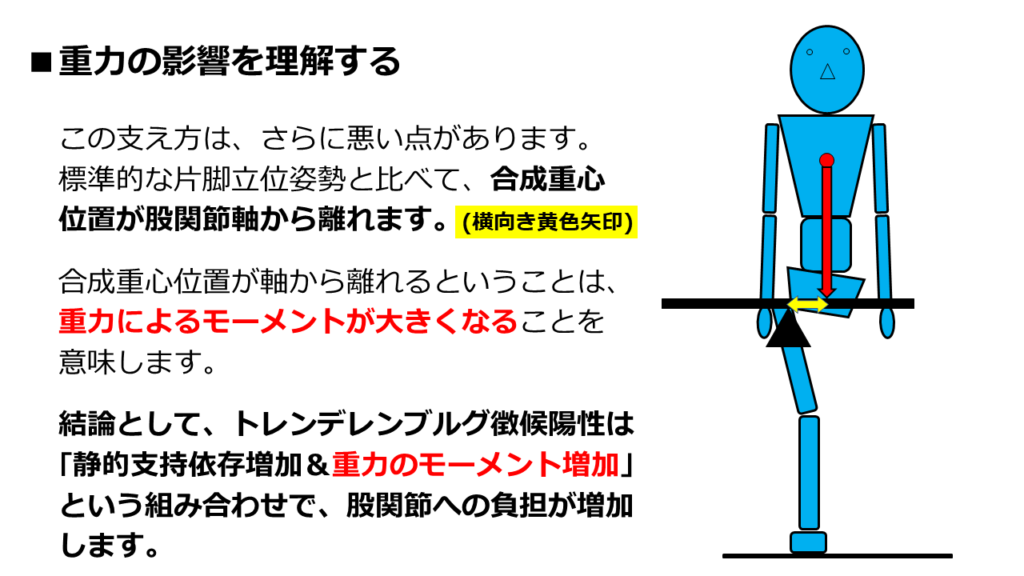
では、モーメントの違いを見比べてみましょう。
次のスライドで、それぞれの場合の片脚立位を比較してみてください。
標準的な片脚立位の場合、合成重心位置は股関節軸に近づきます。
図中の黄色矢印の長さが「短くなる」ということです。
支点からの距離が離れるほど、
回転させようとする力=「重力によるモーメント」は増幅します。
逆に、
支点からの距離が近いほど、
回転させようとする力=「重力によるモーメント」は減弱します。
つまり、トレンデレンブルグ徴候陽性の場合、
重力によるモーメントは「増幅」しています。
「増幅してしまった重力のモーメントを、静的支持依存&接触面積減少状態で支えている」
これが、トレンデレンブルグ徴候陽性の特徴です。
股関節の関節面や周囲の軟部組織には、非常に大きな「余計な負担」をかけてしまいます。
と言うわけで、以上で具体例紹介は終了です。
ご理解頂けましたでしょうか?
最後に、ここまでのことをまとめていきます。
もうひと頑張り、よろしくお願いします。
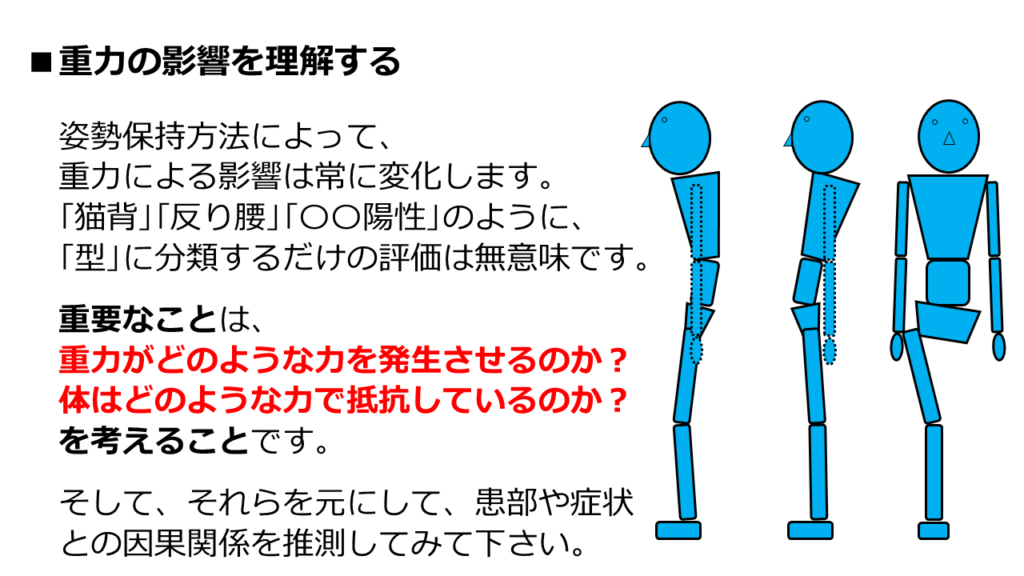
あなたも姿勢評価を行うことがあると思います。
それは何のために行うのでしょうか?
スウェイバックとかカイホロードーシスとか、名前を付けて終わりでは無意味な評価です。
大事なことは、「重力の影響」を考えることです。
その姿勢をとる事で、重力がどのような力を発生させているのかを考えて下さい。
そして、重力に対して、体はどのように抵抗しているのかを考えて下さい。
その考察をした上で、患部・症状との因果関係を考えて下さい。
ポイントは以下の通りです。
①重力によって、どのような力が体にかかっているのか?
②その重力に、体はどのように抵抗しているのか?
③重力に抵抗する手段は、「動的支持」と「静的支持」
④患者さんの支持方法を「標準と比較」して、「余計な負担」を探す。
⑤「余計な負担」が、組織損傷を引き起こす「異常な内力」の発生に関係していないかを考える。
⑥根本的問題点である「異常な外力」を軽減することはできないかを考える。
まずは、以上のことを意識的に考えてみて下さい。
そして、以下のことも頭の片隅に入れておいてください。
(以下、動画版では別のSTEPでお伝えしている内容です。)
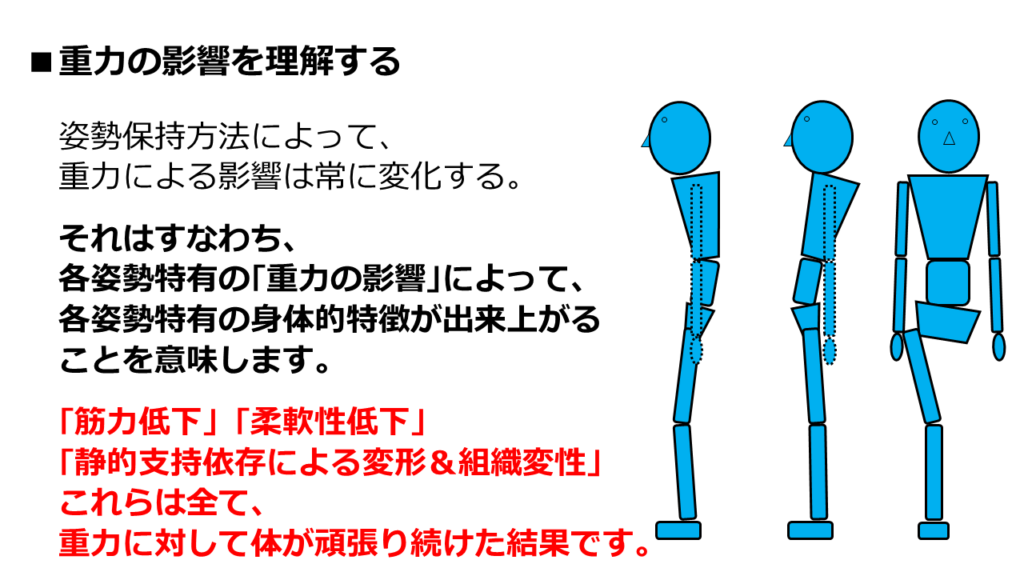
このSTEPの最初のほうで、お伝えしたことを覚えていますか?
「まずはざっくり姿勢をみて、印象をつかんでください。」
「その印象が正しいかどうかは、あとから答え合わせをすればいいです。」
その答え合わせ方法についてです。
臨床は「肉眼での観察」がメインです。
だから、重心位置やモーメントの推測は、実験で測定するような正確性はありません。
正確に重心位置を把握したり、正確なモーメントの大きさを測定することはできません。
臨床レベルで把握できることには限界があります。
しかし、姿勢を観察することで、大まかな傾向を読み取ることは可能です。
「重心位置の偏りって言うけど、結局それって主観じゃん」と感じた人もいると思います。
なので、「主観をできるだけ排除する手順」を、これから説明しますね。
仮に「後方重心寄りかな?」と感じたら、
あなたは検査測定を行って、「後方重心特有の体になっているかどうか?」をチェックして下さい。
その具体的手順を説明します。
今までに例として利用してきた「膝軽度屈曲位での後方重心姿勢」の場合、
重力の影響によって、大腿四頭筋は標準以上に頑張りを強制されている姿勢でしたね。
つまり、「後方重心のように見える」という第一印象が事実なのであれば、
大腿四頭筋が過度に頑張っている「証拠」があるはずです。
そして、その「証拠」は、大腿四頭筋の柔軟性を検査すれば確認できます。
柔軟性が低下していれば、その筋は日常的に使い過ぎであるはずです。
筋の伸張性が低下してしまう既往歴や神経学的問題が無いならば、
その伸張性低下は「単なる使い過ぎである」と断言できます。
筋収縮状態が日常的に続けば、誰でも柔軟性は低下します。
今回の例のように「膝軽度屈曲位での後方重心姿勢」になれば、
大腿四頭筋が頑張ることは避けられません。
つまり、「大腿四頭筋は立位保持の為に頑張り続けている」はずです。
だから、実際に筋の伸張性を検査測定をして、
姿勢観察で感じた印象が本当に正しいかどうかを確認します。
ご理解頂けましたか?
また、こんなことも言えるはずです。
筋力が低下している場合、日常的に使っていないはずです。
筋力が低下してしまう既往歴や神経学的問題が無いならば、高確率でそうだと思います。
普段めっちゃ使っているのに、筋力検査の時だけ力が出ないなんてこと、あり得ますか?
既往歴も何もないのに筋力が低下するのは、日常的に使っていないからです。
つまり、以下のような因果関係が成り立ちます。
「使い過ぎで硬くなる」
「使わなさ過ぎで弱くなる」
この理屈を利用して、姿勢観察で感じた「ズレ」や「偏り」の事実確認を行います。
姿勢を観察して、ズレや偏りを感覚的に感じたなら、
柔軟性や筋力を測定することで、ズレや偏りが事実なのかどうかを確かめられます。
後方重心姿勢ならば、
後方重心特有の「重力による影響(モーメント)」が日常的に発生しています。
前方重心姿勢ならば、
前方重心特有の「重力による影響(モーメント)」が日常的に発生しています。
左重心姿勢ならば、
左重心特有の「重力による影響(モーメント)」が日常的に発生しています。
右重心姿勢ならば、
右重心特有の「重力による影響(モーメント)」が日常的に発生しています。
その結果、それぞれの姿勢特有の「頑張る筋」と「さぼる筋」の傾向が現れます。
重力の影響を考えれば、この傾向は、ある程度予測できます。
あとは、その予測通りになっているのかを、実際に測定して確かめるだけです。
「頑張り続けている筋」は硬くなりやすい。
「頑張っていない筋」は弱くなりやすい。
このルールに基づいて、柔軟性や筋力を検査・測定するだけです。
要するに、
姿勢や動作を観察したときに感じた「主観的な印象」が、
本当に事実かどうかを確かめたいならば、
筋力や柔軟性などを検査することで、
「主観的な印象」を裏付ける証拠を集めることができる。
ということです。
「○○のように見える」という感覚だけに頼るのでなく、
感覚として感じたことが事実かどうかを、検査・測定して確認すればいいのです。
この作業を行うことで、「見間違え」や「思い込み」を減らすことができます。
また、逆の手順で評価を進めることも可能です。
姿勢や動作を観察する前に、
筋力・柔軟性などを検査して、
患者さんの「頑張る筋」と「さぼる筋」の傾向をつかみます。
そして、その後に、姿勢や動作を観察します。
検査結果から姿勢や動作を推測しておいてから、
実際に姿勢・動作観察をするという順番です。
言葉での説明が長くなってしまいましたが、ご理解いただけましたでしょうか?
ざっくりまとめると、
患者さんの姿勢から、患者さんの体に加わる「重力の影響」を確かめて下さい。
その日常的な「重力の影響」が、「異常な外力・異常な内力の発生原因」となり、
標準姿勢ではありえない「余計な負担」となっている可能性があります。
そして、
姿勢観察は「見間違え」や「思い込み」が強くなりやすいので、
それを防ぐために、柔軟性や筋力などの検査・測定による事実確認を行ってください。
まずは「ざっくりと姿勢観察」です。
見た目の印象から、負担を予測します。
ある程度の傾向をつかんだら、あとは事実確認をして下さい。
筋力や柔軟性のチェックなど、基本的な検査・測定を行います。
姿勢保持方法から考えられる筋の弱化や柔軟性低下が、実際に生じているか確認します。
この順番は逆でも良いです。
先に検査・測定をして、その結果から姿勢を予測した上で、実際に姿勢観察を行う順番でもOKです。
いずれにせよ、患者さんの体に加わる「重力の影響」を考えて下さい。
結局は、最初に紹介した「基本の流れ」が全てです。
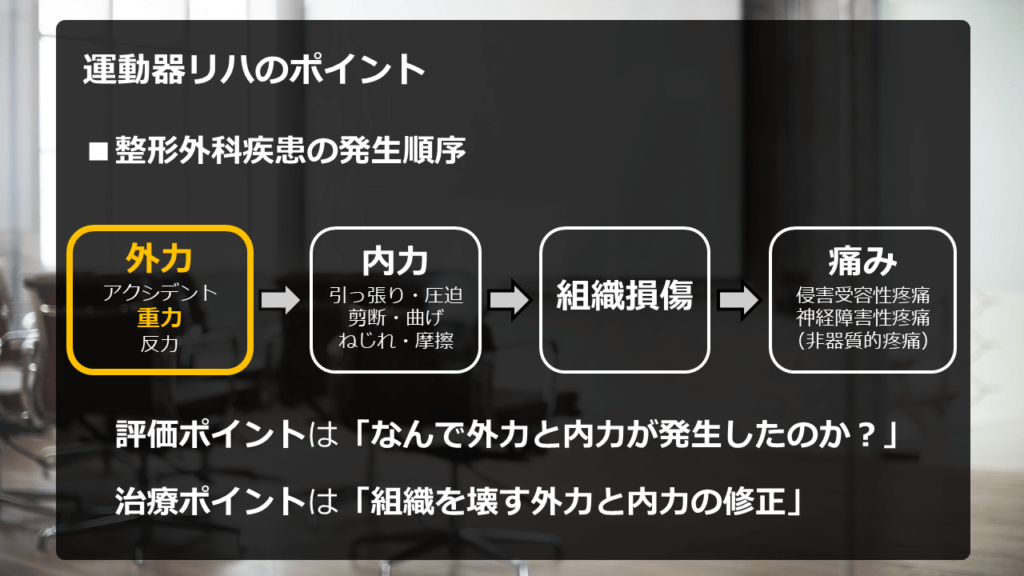
とにかく、「重力の影響」が「余計な負担」を生み出し、
患部の損傷・症状発生に繋がっていないかを考えてください。
ここまでの解説で「重力の考え方」をあれこれ紹介させてもらいました。
それらは全て、「外力(重力)」⇒「内力」の〝つなげかた〟を紹介してきただけです。
多くの言葉で説明しましたが、それらはずべて「外力」と「内力」をつなぐ「⇒」矢印部分の考え方です。
矢印部分をどのような仮説で成り立たせるか?
それが、これからの臨床で頑張っていただきたいことです。
僕の紹介した考え方は、あくまでも「仮説立案の1例」に過ぎません。
あなたの臨床では、紹介した考え方を参考にして、あなたなりに「仮説」を導き出してみて下さい。
「外力」⇒「内力」の「⇒:矢印部分」を、あなたなりに考え抜いてみて下さい。
あなたの患者さんの根本原因を突き止められるのは、他でもない「あなた」です。
まずは、どんな時も「基本の流れ」を意識して下さい。
そして、重力の影響を「力学」に基づいて考えてみて下さい。
そんな積み重ねをしていけば、あなたの臨床は必ず変わっていきます。
臨床での対応力は、すぐに劇的に変化するものではありません。
すぐにできるようにならない「もどかしさ」を感じるかもしれません。
しかし、地味で堅実な一歩ずつの積み重ねが、いずれ「大きな違い」をもたらします。
では、「重力」の解説は今回で終了です。
長い解説となりましたが、ここまで頑張ってついてきて下さって、ありがとうございます。
そして、次回は「反力」です。
難解なイメージがあるかもしれませんが、考え方は重力と同じです。
「モーメント」の概念が分かっていれば、反力の理解は難しくないです。
新たな基礎知識は不要です。
では、「評価の基本」の山場は、次回が最後です。
あと少しだけ、頑張ってついてきてください。
次回もよろしくお願いします。
STEP8の動画は2部構成です。
STEP8:腰部編の動画はこちら
STEP8:股関節編の動画はこちら




コメント